Tweet
Introducción: La primera causa de fallecimiento en pacientes con esquizofrenia son los problemas cardiovasculares, siendo la obesidad uno de los mayores factores de riesgo modificables en enfermedades cardiometabólicas. El IMC (índice de masa corporal) elevado en pacientes esquizofrénicos se relaciona con diversos factores, incluidos el estilo de vida y el uso de psicofármacos. Sin embargo, las anomalías metabólicas y la obesidad también se encuentran en pacientes sin tratamiento previo y aparecen desde las primeras fases de la esquizofrenia.
Objetivos: El objetivo principal de este trabajo fin de grado (TFG) es revisar la literatura científica publicada en los últimos cinco años para evaluar si existe una relación de asociación entre esquizofrenia y obesidad en personas adultas y adolescentes.
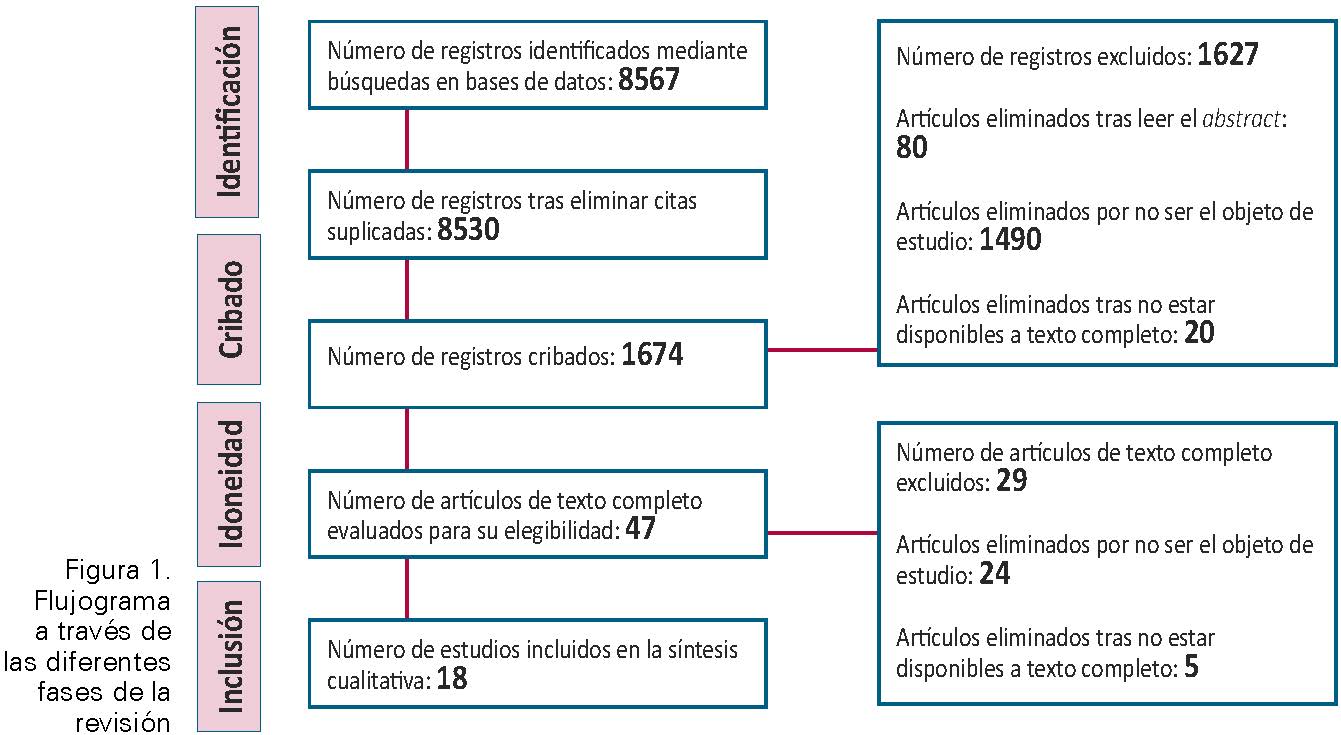
Metodología: Se realizó una búsqueda bibliográfica de los últimos cinco años, consultando las bases de datos PubMed, Scopus, CINAHL y SciELO, utilizándose la ecuación de búsqueda (Schizo* OR psychosis OR psychotic) AND (obesity OR BMI OR "waist circumference" OR overweight). Finalmente, se seleccionaron 18 publicaciones para ser incluidas en la presente revisión.
Desarrollo y conclusión: Existe evidencia suficiente para afirmar que hay una relación de asociación entre esquizofrenia y obesidad en adultos y adolescentes. La mala calidad de vida de los pacientes con esquizofrenia, el tratamiento antipsicótico, riesgos metabólicos intrínsecos preexistentes al uso de psicofármacos, la falta de actividad física, el sexo femenino, la presencia de patologías médicas comórbidas o determinados polimorfismos genéticos son las principales variables que podrían explicar dicha relación.
PALABRAS CLAVE
Esquizofrenia;
Trastornos psicóticos;
Obesidad;
Sobrepeso;
Índice de masa corporal;
Circunferencia de la cintura.
ABSTRACT
Introduction: The first cause of death in patients with schizophrenia is cardiovascular problems, obesity being one of the major modifiable risk factors in cardiometabolic diseases. Elevated BMI (body mass index) in schizophrenic patients is related to various factors, including lifestyle and use of psychotropic drugs. However, metabolic abnormalities and obesity are also found in treatment-naïve patients and appear from the early stages of schizophrenia.
Objectives: The main objective of this final degree project (GFR) is to review the scientific literature published in the last five years to assess whether there is an association between schizophrenia and obesity in adults and adolescents.
Methodology: A bibliographic search of the last five years was carried out, consulting the PubMed, Scopus, CINAHL and SciELO databases, using the search equation (Schizo * OR psychosis OR psychotic) AND (obesity OR BMI OR "waist circumference" OR overweight). Finally, 18 publications were selected to be included in the present review.
Development and conclusion: There is sufficient evidence to affirm that there is an association between schizophrenia and obesity in adults and adolescents. The poor quality of life of patients with schizophrenia, antipsychotic treatment, intrinsic metabolic risks pre-existing to the use of psychotropic drugs, lack of physical activity, female sex, the presence of comorbid medical conditions or certain genetic polymorphisms are the main variables that could explain this relationship.
KEYWORDS:
Schizophrenia;
Psychotic Disorders;
Obesity;
Overweight;
Body mass index;
Waist Circumference.
INTRODUCCIÓN
La esquizofrenia es un trastorno mental grave que afecta a más de 21 millones de personas en todo el mundo. Se sitúa entre las primeras 25 causas de discapacidad mundial y se estima que una de cada 150 personas será diagnosticada de algún tipo de psicosis a lo largo de su vida 1.
Los grandes estudios epidemiológicos de la OMS (Organización Mundial de la Salud), señalan que el 1% de la población mundial está afectado por esquizofrenia, independientemente del género, la raza o el nivel socioeconómico 2.
La esquizofrenia presenta una mayor tendencia en hombres, población de áreas urbanas, consumidores de cannabis (marihuana o hachís) e inmigrantes 2, 3, 4.
El inicio suele presentarse entre los 16-25 años, siendo la edad de inicio en hombres aproximadamente cuatro años menor que en mujeres y no se suele desarrollar después de los 45 años.
Generalmente, los pacientes con esquizofrenia padecen un período prodrómico, que frecuentemente se caracteriza por algún deterioro en el funcionamiento personal, como comportamientos inusuales, falta de aseo personal o disminución del interés en las actividades de la vida diaria. Este período es normalmente seguido por una fase aguda con síntomas positivos, que incluyen comportamientos tales como alucinaciones (auditivas son las más frecuentes), delirios (creencia que se experimenta con una profunda convicción), trastornos del pensamiento (forma de hablar poco comprensible o repetición de un mismo concepto, idea o frase de forma reiterada) o del movimiento (gravemente desorganizado o inmovilidad absoluta con rigidez de los miembros, a lo que se denomina catatonia).
Con el tratamiento adecuado, por lo general, la fase aguda remite y los síntomas positivos pueden disminuir o incluso desaparecer, pero con frecuencia permanecen síntomas negativos, que suelen confundirse con depresión u otros problemas. Se refieren a abstinencia social, problemas para manifestar emociones o dificultad para funcionar normalmente. Falta de expresión facial, dialogar con voz débil y escasamente con otras personas, dificultad para sentir la felicidad o problemas para organizar y mantener una actividad determinada están incluidos 1, 5.
Causas y factores de riesgo:
Aunque no parece existir un único factor causal, ciertos factores parecen aumentar el riesgo de desarrollar esquizofrenia. Se trata de factores de riesgo tanto genéticos como ambientales (psicológicos y sociodemográficos), que parecen interactuar entre sí, aunque aún no se conoce bien de qué forma.
La heredabilidad de este trastorno, que es la proporción del fenotipo que puede ser atribuible a la variación genotípica entre individuos, se ha estimado en un 50-80%. Sin embargo, no se puede concluir que el desarrollo del trastorno sea debido a un solo gen sino más bien a la pequeña contribución de un elevado número de ellos que interactúan entre sí y con el ambiente, dando lugar al fenotipo final de enfermedad 6.
El factor ambiental incluye complicaciones obstétricas en el nacimiento, el consumo de cannabis (sobre todo en la adolescencia), infecciones por determinados virus y experiencias de adversidad tanto en la infancia como en la edad adulta (vivir en zonas desfavorecidas, abuso sexual, físico y emocional,…) 1, 4, 7.
Así pues, los investigadores piensan que la combinación de la genética, la neuroquímica del cerebro y el ambiente contribuye al desarrollo de este trastorno.
La hipótesis neuroquímica postula que existe un desequilibrio de la función dopaminérgica y que la enfermedad es el resultado de un exceso de actividad dopaminérgica. Esta hipótesis está basada en que los fármacos que reducen este neurotransmisor mejoran los síntomas psicóticos, mientras que los que la aumentan provocan síntomas de este tipo o agravan la esquizofrenia 2.
Además, se ha postulado que otros neurotransmisores también podrían jugar un papel crucial en el origen de la enfermedad.
Por otro lado, estudios de imágenes cerebrales muestran alteraciones en la estructura del cerebro y el sistema nervioso central de las personas con esquizofrenia, que incluyen dilatación de los ventrículos, disminución del volumen del lóbulo temporal, de la formación amigdalo-hipocampal, del tálamo y de la corteza prefrontal y una disminución global del tamaño del cerebro 2.
Por último, actualmente también se ha postulado que determinados estados inflamatorios cerebrales e inmunológicos podrían estar implicados en la aparición y la progresión de la esquizofrenia 2.
Así pues, parece claro que la esquizofrenia es un trastorno de origen complejo y multifactorial en el que están implicadas variables biológicas, psicológicas y ambientales.
El sobrepeso y la obesidad son frecuentes en personas con trastornos psiquiátricos, casi duplicándose en adultos con patología mental en comparación con controles y son factores de riesgo para diversas afecciones crónicas, tales como enfermedad cardiovascular, diabetes, hipertensión y accidente cerebrovascular 8.
Desde hace años, la lucha contra el sobrepeso y la obesidad se han convertido en un problema prioritario de salud pública. Según la OMS: en 2016, más de 1900 millones de adultos de 18 o más años tenían sobrepeso, de los cuales, más de 650 millones eran obesos. 41 millones de niños menores de cinco años tenían sobrepeso o eran obesos. Había más de 340 millones de niños y adolescentes (de 5 a 19 años) con sobrepeso u obesidad y la prevalencia mundial de la obesidad se ha casi triplicado desde 1975 a 2016.
El sobrepeso y la obesidad se definen como una acumulación anormal o excesiva de grasa que es perjudicial para la salud. El IMC (índice de masa corporal) es un indicador simple de la relación entre el peso y la talla que se utiliza frecuentemente para identificar el sobrepeso y la obesidad en los adultos. Se calcula dividiendo el peso de una persona en kilos por el cuadrado de su talla en metros (kg/m2). En el caso de los adultos, la OMS define el sobrepeso y la obesidad como se indica a continuación:
• Sobrepeso: IMC igual o superior a 25.
• Obesidad: IMC igual o superior a 30 9.
Aunque un aumento en la grasa corporal total se asocia con un mayor riesgo para la salud, la cantidad de grasa abdominal, en particular la grasa abdominal visceral, se ha relacionado con un mayor aumento de la comorbilidad (diabetes tipo 2, enfermedades del corazón, accidente cerebrovascular, apnea del sueño, hipertensión, dislipidemia, resistencia a la insulina, algunos tipos de cáncer…) y la mortalidad 10.
La esquizofrenia se relaciona con un incremento de la mortalidad, estimándose que los pacientes con enfermedades psiquiátricas graves poseen tasas de mortalidad 2 a 3 veces mayores y fallecen de media 20 años antes que la población general 8. Diversas investigaciones han concluido que la primera causa de fallecimiento en pacientes con esquizofrenia son los problemas cardiovasculares.
En enfermedades cardiometabólicas, la obesidad es uno de los mayores factores de riesgo modificables 11.
El IMC elevado en pacientes con trastornos psicóticos y bipolares se ha relacionado con diversos factores, incluidos el estilo de vida y psicofármacos, en especial antipsicóticos atípicos. No obstante, estas anomalías metabólicas también preceden al uso de medicamentos y se hallan en pacientes sin tratamiento previo y en familiares de primer grado no afectados 12.
La obesidad y las anomalías metabólicas relacionadas aparecen desde las primeras fases de la esquizofrenia, lo cual sugiere la existencia de una relación entre obesidad y esquizofrenia más allá del efecto de los psicofármacos. Además, esto demanda la necesidad de planificar intervenciones tempranas para prevenir no solo las complicaciones neuropsiquiátricas, sino también las cardiovasculares 10, 13.
Para mejorar la salud cardiovascular, uno de los objetivos primordiales es la reducción de peso entre los individuos con sobrepeso y obesos. Las intervenciones para modificar el estilo de vida en prevención de la obesidad tendrían que ser un factor fundamental en el tratamiento de las personas con esquizofrenia 14.
Entender los mecanismos por los que aparece obesidad en pacientes con esquizofrenia es fundamental para mejorar la calidad de la atención sanitaria que reciben estos sujetos y para mejorar su salud.
En esta revisión bibliográfica se pretende revisar la literatura científica para explorar si existe evidencia empírica de una relación de asociación entre esquizofrenia y obesidad, planteando la siguiente pregunta de investigación:
¿Existe una relación de asociación entre esquizofrenia y obesidad en personas adultas y adolescentes de la población general?
Objetivos
Objetivo general
• Revisar la literatura científica publicada en los últimos 5 años para evaluar si existe una relación de asociación entre esquizofrenia y obesidad en personas adultas y adolescentes de la población general.
Objetivos específicos
• Describir los hallazgos en cuento a la existencia o no de una relación de asociación entre esquizofrenia y obesidad en personas adultas y adolescentes de la población general.
• Describir la direccionalidad de la posible asociación entre esquizofrenia y obesidad.
• Cuantificar el tamaño del efecto de la posible relación entre esquizofrenia y obesidad.
• Describir cuáles son las variables que explican la posible relación entre esquizofrenia y obesidad.
• Detallar si existen variables de tipo genético que pudieran explicar la posible relación de asociación entre esquizofrenia y obesidad.
METODOLOGÍA
El presente trabajo es una revisión bibliográfica de documentos científicos que exploren la posible relación entre esquizofrenia y obesidad.
Procedimiento de búsqueda bibliográfica:
A partir de la pregunta de investigación, se seleccionaron los descriptores o palabras clave, utilizando para ello el Tesauro MESH, que resultaron ser los siguientes: “schizo*”, “psychosis”, “psychotic”, “obesity”, “BMI”, “waist circunference” y “overweight”. Combinando éstos con los operadores boleanos AND y OR, se obtuvo la siguiente ecuación de búsqueda: (Schizo* OR psychosis OR psychotic) AND (obesity OR BMI OR "waist circumference" OR overweight).
La búsqueda se llevó a cabo en las bases de datos PubMed, Cinahl, Scopus y Scielo.
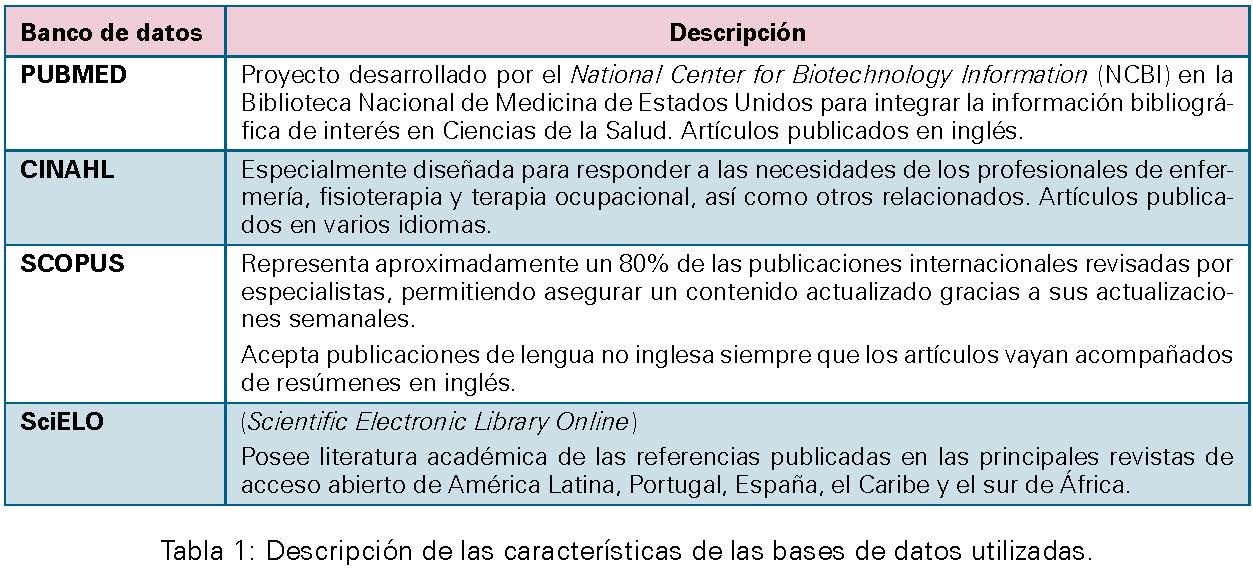
Los criterios de inclusión de documentos en la presente revisión bibliográfica fueron:
• Tema: estudios que exploren la posible relación de asociación entre esquizofrenia y obesidad o sobrepeso.
• Diseño epidemiológico: estudios observacionales.
• Tipo de documento: artículos originales o revisiones (incluidas las revisiones narrativas).
• Lenguaje de publicación: estudios publicados en lengua inglesa o española en los últimos 5 años.
• Población de estudio: personas adultas y adolescentes de la población general.
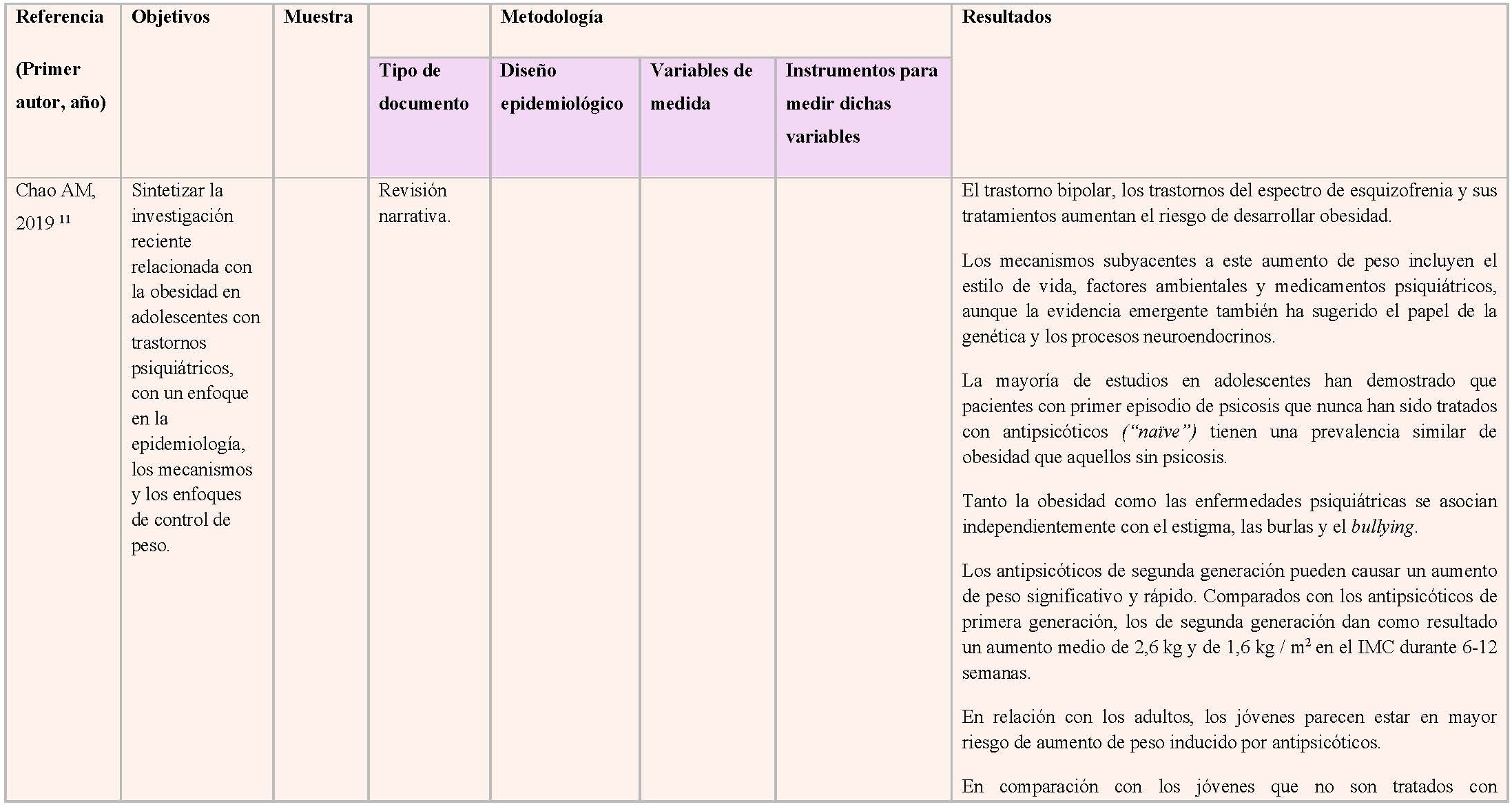
Finalmente, tras seleccionar los documentos incluidos en la presente revisión, se procedió al análisis del contenido de los documentos, para lo cual se usó una tabla de extracción de datos que incluía información relativa a la referencia bibliográfica, los objetivos, la muestra de los estudios, la metodología y los principales resultados de cada uno de los documentos.
RESULTADOS
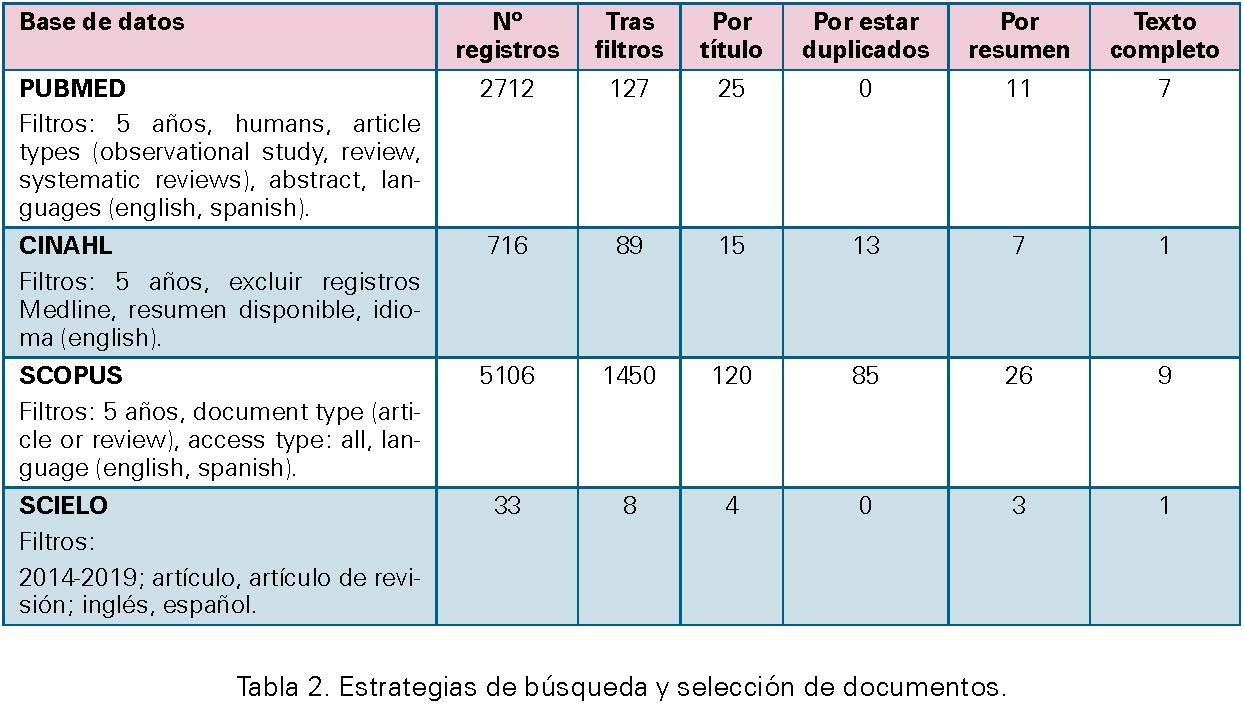
El proceso de búsqueda bibliográfica en cada una de las bases de datos utilizadas y de selección de documentos se resume en la Tabla 2.

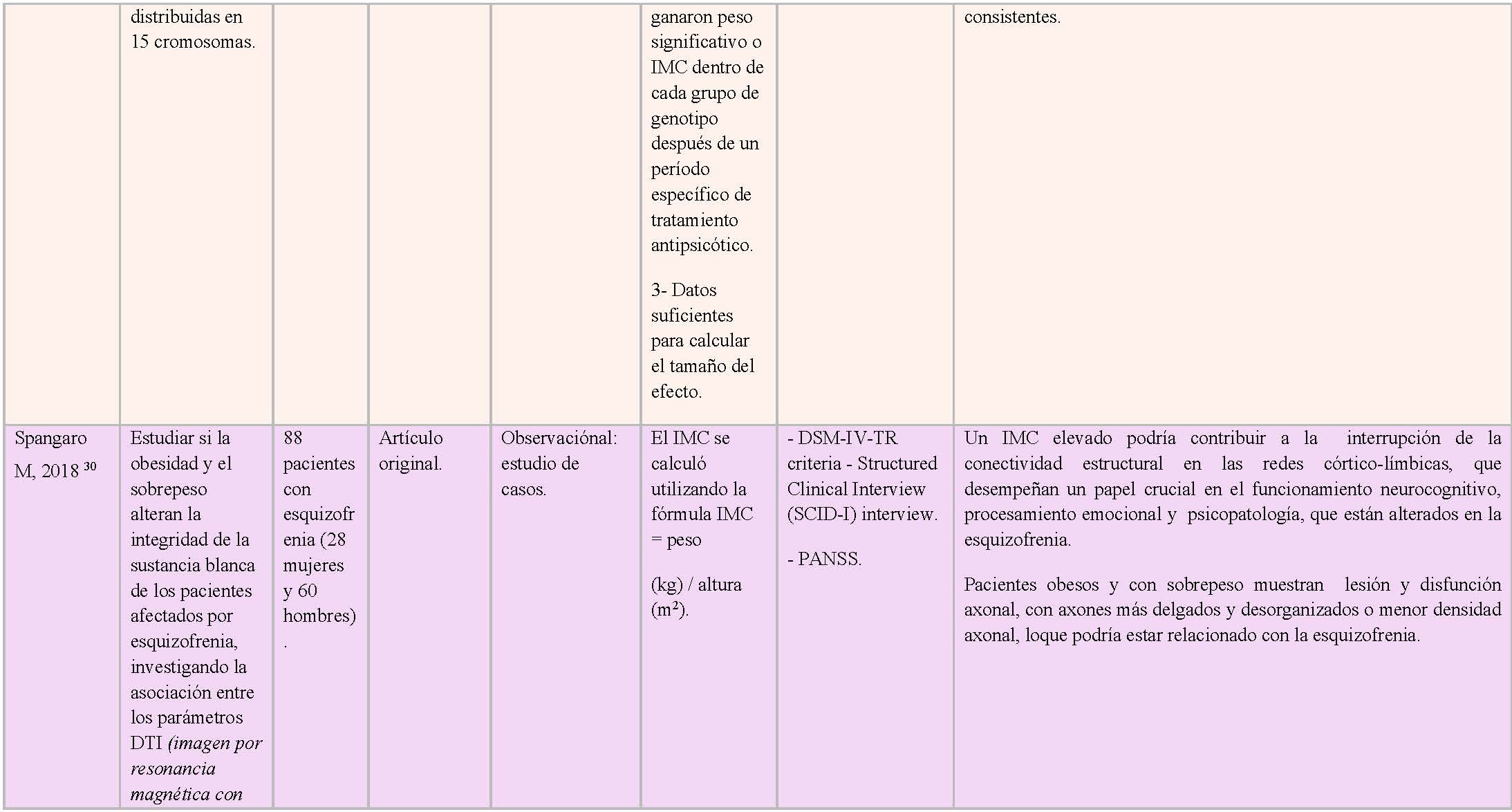

Análisis del contenido de los documentos incluidos en la presente revisión:
A continuación se describen los principales hallazgos derivados del análisis del contenido de los documentos incluidos en el presente TFG.
a) Existencia de una asociación entre esquizofrenia y obesidad:
Son varios los estudios que encuentran una relación entre esquizofrenia y obesidad. Así, en un estudio realizado por Muñoz-Calero Franco P, et al 15 en pacientes hospitalarios con esquizofrenia, trastorno bipolar y trastorno esquizoafectivo, el 38% de la muestra presentó sobrepeso, el 22 % obesidad y el 4% obesidad mórbida.
En otro estudio de casos y controles realizado por Subramaniam M, et al 16, que pretendía evaluar la distribución del IMC y la prevalencia de la obesidad en una amplia muestra, se observó un predominio de pacientes con esquizofrenia que padecían sobrepeso (58,7%) y obesidad (73,6%) en comparación con los sujetos control.
Minichino A, et al 17 encontraron que las anomalías estructurales cerebrales relacionadas con el aumento de peso en adolescentes y adultos jóvenes sanos eran análogas a las presentes en personas con psicosis de primer episodio sin tratamiento previo y que además, estas personas con psicosis de primer episodio sin tratamiento previo obesas o con sobrepeso desarrollaban anomalías estructurales cerebrales más graves en áreas como lóbulos temporales, regiones prefrontales, ínsula y cuerpo calloso frente a aquellas con psicosis de primer episodio sin tratamiento previo sin sobrepeso u obesidad.
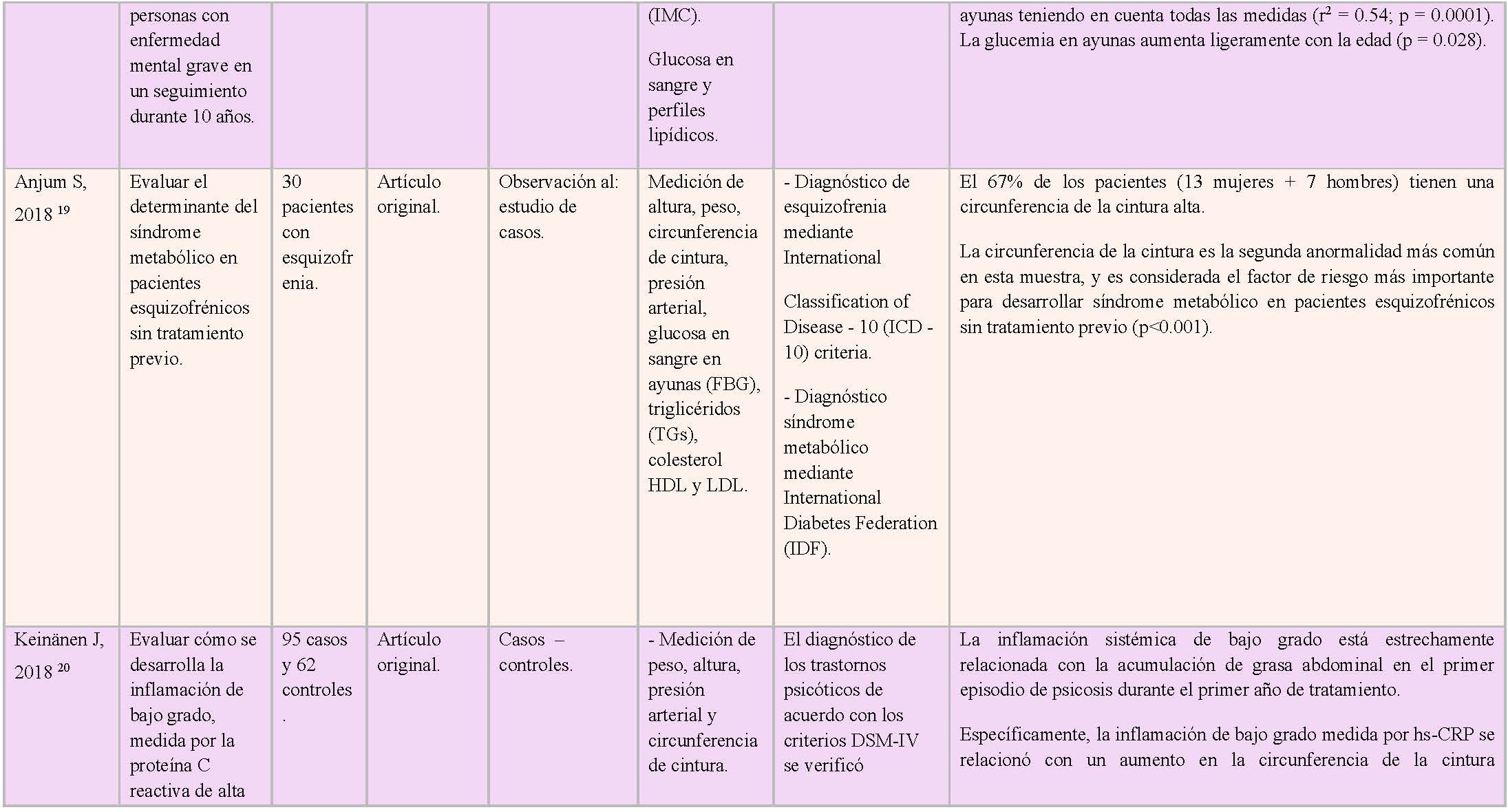
Heald AH, et al 18, en su estudio de seguimiento durante diez años a 1307 personas con enfermedad mental grave (siendo el principal grupo de diagnóstico la esquizofrenia, trastorno esquizoafectivo y trastorno delirante) para determinar cómo cambiaban sus características antropométricas y metabólicas, encontraron que el IMC inicial fue de 28,6 kg / m2, aumentando a 31,0 a los 10 años de seguimiento (p = 0.043).
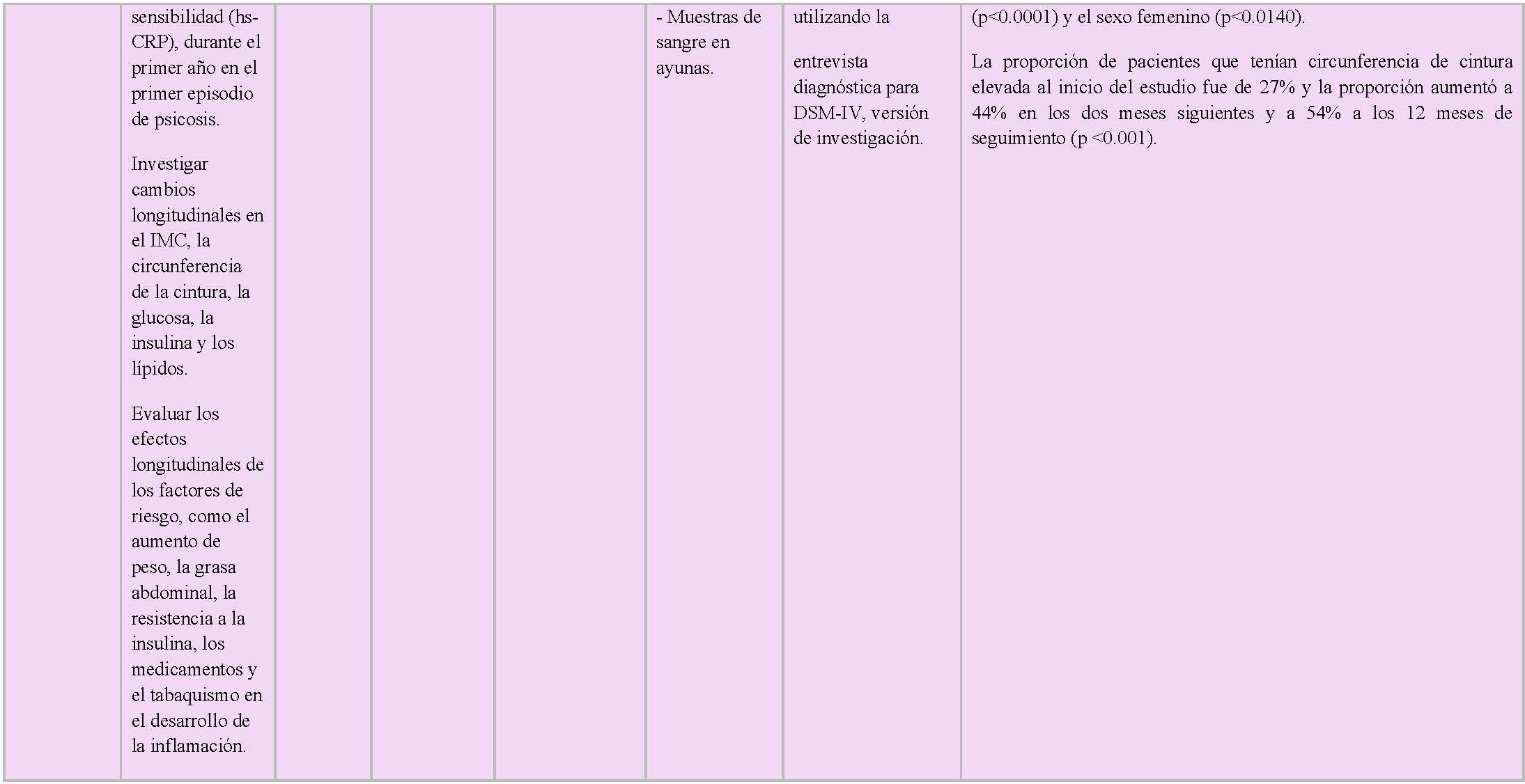
Por último, Anjum S, et al 19 observaron en su muestra de 30 pacientes con esquizofrenia que el 67% de ellos (13 mujeres + 7 hombres) tenían una elevada circunferencia de la cintura, y que ésta era la segunda alteración más común observada en esta muestra, siendo considerada el factor de riesgo más importante para desarrollar síndrome metabólico en pacientes esquizofrénicos sin tratamiento previo (p<0.001).
b) Descripción de la direccionalidad de la asociación entre esquizofrenia y obesidad.
Los estudios de seguimiento realizados hasta el momento apuntan a que la dirección de la asociación entre esquizofrenia y obesidad es a favor de que la esquizofrenia actuaría como un factor de riesgo para obesidad.
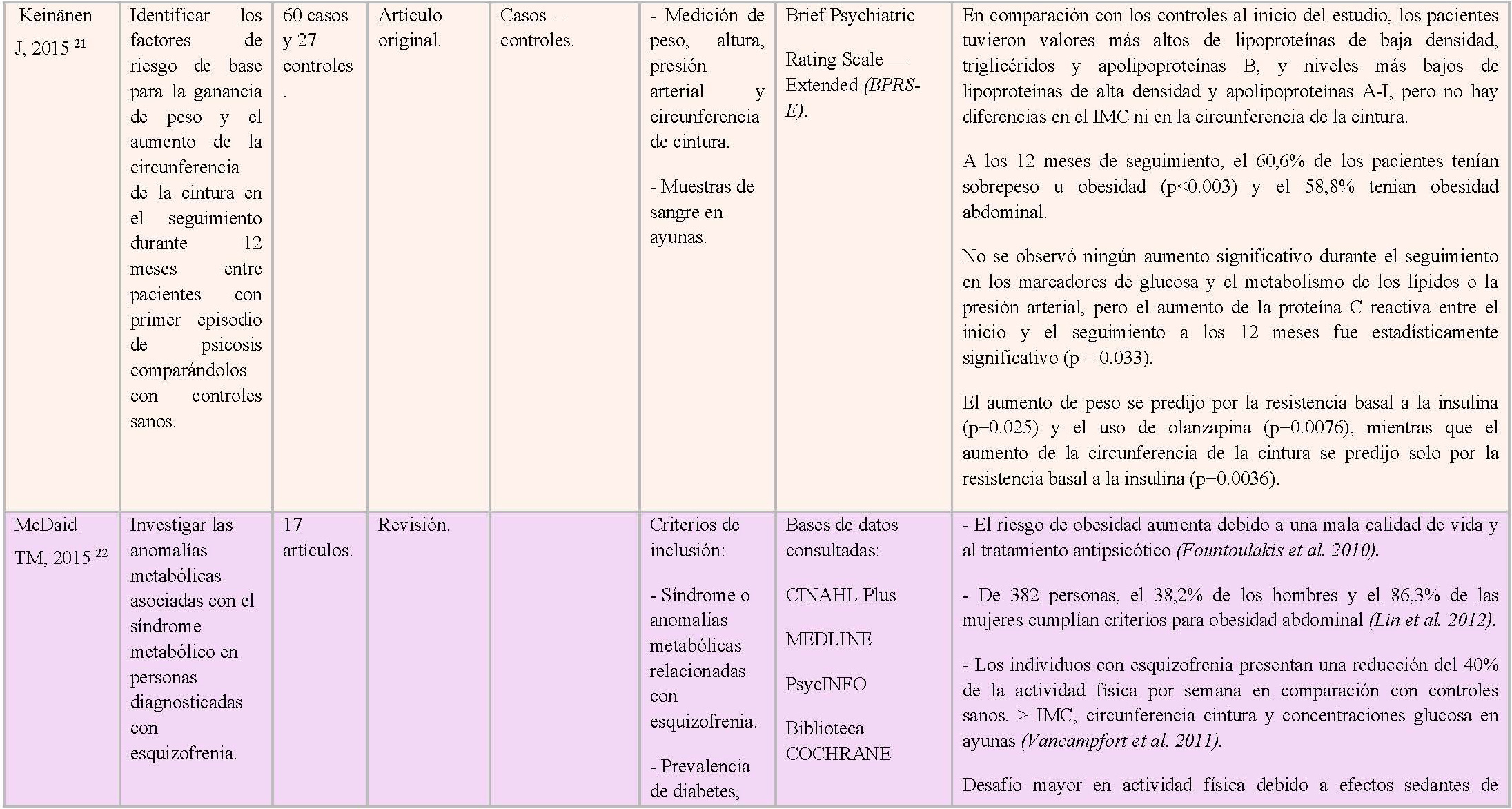
Así, Keinänen J, et al 20 en su estudio de seguimiento para observar cambios durante el primer año en pacientes con psicosis de primer episodio, mostraron que la proporción de pacientes que tenían circunferencia de cintura elevada al inicio del estudio fue de 27%, que aumentó a 44% a los 2 meses y a 54% a los 12 meses de seguimiento (p<0.001). Concluyen que la prevención del desarrollo temprano de obesidad abdominal en primer episodio de psicosis es crucial, ya que ésta se acompaña de una inflamación crónica de bajo grado, que aumenta aún más el riesgo cardiovascular en esta población vulnerable. Sin embargo, indican que en su muestra solo una minoría de los pacientes con primer episodio de psicosis no tenía tratamiento previo, por lo que es posible que el uso de antipsicóticos afecte a las diferencias de base del estudio.
Keinänen J, et al 21 en otro estudio de seguimiento durante 12 meses a pacientes adultos jóvenes con primer episodio de psicosis y a controles sanos identificaron la resistencia a la insulina como factor de riesgo para el aumento de peso y la obesidad abdominal. A los 12 meses de seguimiento, el 60,6% de los pacientes tenía sobrepeso u obesidad (p<0.003) y el 58,8% tenía obesidad abdominal.
c) Cuantificación del tamaño del efecto de la posible relación entre esquizofrenia y obesidad.
En la presente revisión no se ha encontrado ningún estudio epidemiológico que cuantifique el tamaño del efecto de riesgo de la esquizofrenia sobre el riesgo de padecer obesidad y viceversa. Sin embargo, sí que son numerosos los documentos que evalúan el tamaño del efecto de diferentes variables sobre el riesgo de padecer obesidad en pacientes con esquizofrenia, lo cual se expone a continuación.
d) Variables que explican la posible relación entre esquizofrenia y obesidad.
Los investigadores que han explorado la relación entre la esquizofrenia y la obesidad han argüido diversas razones por las que esta relación podría explicarse. Así, la mala calidad de vida de los pacientes esquizofrénicos, el tratamiento antipsicótico, la falta de actividad física, el sexo femenino o la presencia de patologías médicas comórbidas, son las principales variables que podrían estar detrás del hecho de que los pacientes con esquizofrenia tiendan a tener sobrepeso o incluso ser obesos.
d.1. El tratamiento con antipsicóticos.
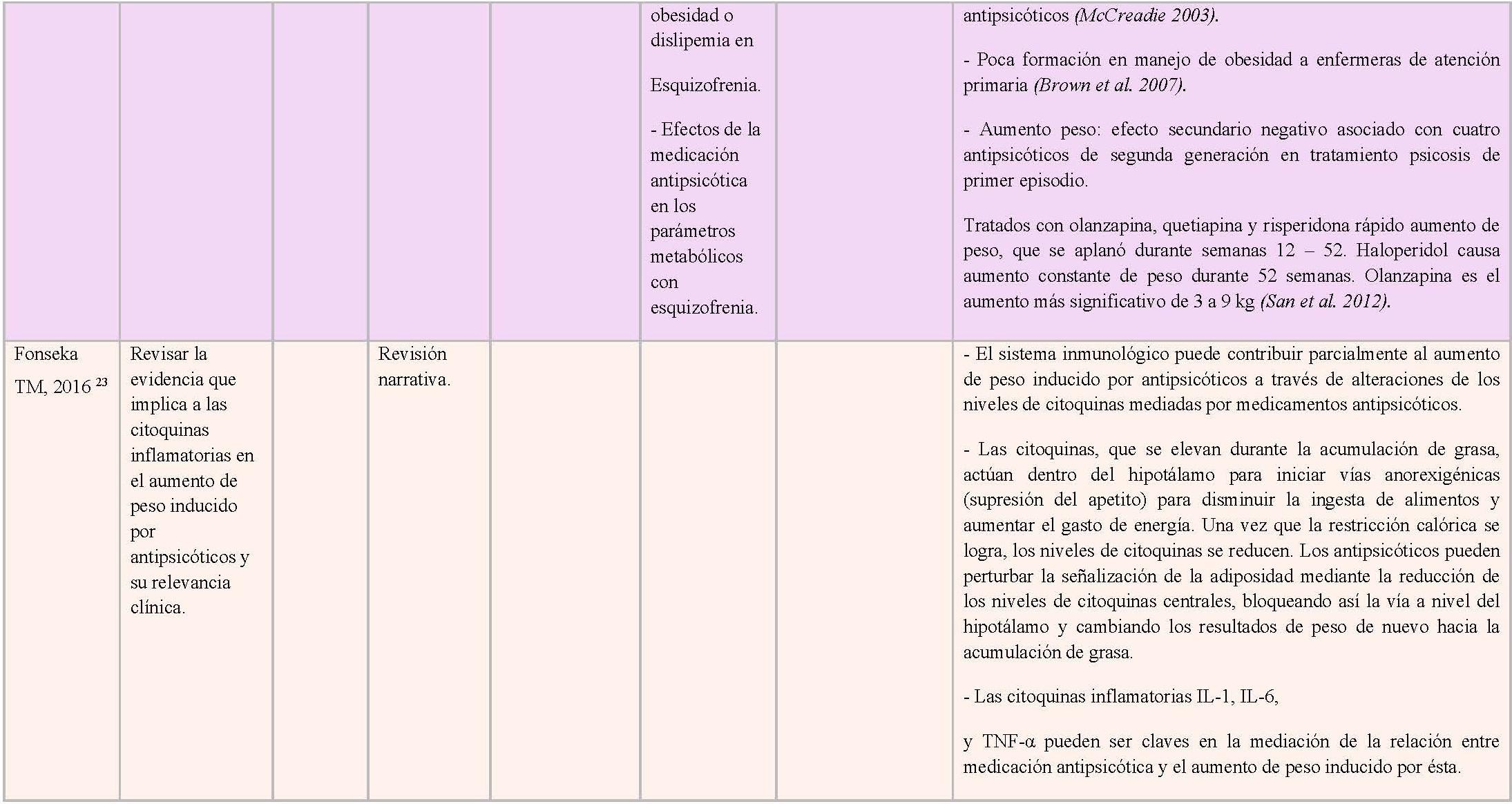
En la revisión de la literatura realizada por McDaid TM, et al 22 se encontró que el riesgo de obesidad en personas diagnosticadas con esquizofrenia aumenta debido al tratamiento antipsicótico. Fonseka TK, et al 23 apuntan que el sistema inmunológico puede contribuir parcialmente al aumento de peso inducido por los antipsicóticos a través de alteraciones de los niveles de citoquinas mediadas por medicamentos antipsicóticos. Así, las citoquinas, que se elevan durante la acumulación de grasa, actúan dentro del hipotálamo para iniciar vías anorexigénicas (supresión del apetito) para disminuir la ingesta de alimentos y aumentar el gasto de energía. Una vez que la restricción calórica se logra, los niveles de citoquinas se reducen. Los antipsicóticos pueden perturbar la señalización de la adiposidad mediante la reducción de los niveles de citoquinas centrales, bloqueando así la vía a nivel del hipotálamo y cambiando los resultados de peso de nuevo hacia la acumulación de grasa. En concordancia con este estudio, Gonçalves P, et al 24 demostraron que el aumento de peso inducido por antipsicóticos es consecuencia de la desconexión del eje cerebro-tejido adiposo. Los antipsicóticos atípicos pueden aumentar la lipogénesis, la diferenciación / hiperplasia del tejido adiposo (particularmente tejido adiposo visceral), la secreción de mediadores proinflamatorios y la resistencia a insulina y disminuir la lipólisis del tejido adiposo. En consecuencia, los pacientes que usan antipsicóticos tienen riesgo de desarrollar obesidad, diabetes tipo 2 y enfermedad cardiovascular. Los antipsicóticos atípicos tienen capacidad de inducir hiperfagia al actuar como antagonistas moderados de neurotransmisores de monoamina, específicamente receptores histamina, serotonina o dopamina en el SNC. La revisión realizada por Reynolds GP, et al 25 también afirma que el aumento de peso es un efecto secundario negativo de los fármacos antipsicóticos, especialmente los antipsicóticos de segunda generación o atípicos. En este sentido, Subramaniam M, et al 16 describe que los individuos con medicamentos antipsicóticos típicos prescritos tenían 1,7 (1,02-2,91 95% CI) veces más probabilidades de ser obesos, mientras que los individuos que usaban antipsicóticos tanto típicos como atípicos tenían 2,2 veces (1,25-3,94 95%CI) más probabilidades de ser obesos en comparación con los que sólo tienen antipsicóticos atípicos. Por último, clozapina y olanzapina son los antipsicóticos más asociados con aumento de peso y adiposidad, seguidos de risperidona y quetiapina, mientras ziprasidona y aripiprazol están menos asociados 24, 25.
d.2. Estudios en pacientes sin tratamiento con psicofármacos.
Algunos investigadores han conseguido explorar la obesidad en pacientes con esquizofrenia pero que nunca han sido tratados con antipsicóticos (“naïve”) y han puesto de manifiesto que la obesidad aparece desde las primeras fases de la esquizofrenia, lo cual sugiere la existencia de una relación entre obesidad y esquizofrenia más allá del efecto de los psicofármacos. Muestran que el metabolismo anormal de la glucosa precede a los efectos de las intervenciones farmacológicas 12.
Como se ha mencionado anteriormente, Minichino A, et al 17 encontraron que las personas con primer episodio de psicosis sin tratamiento previo obesas o con sobrepeso desarrollaban anomalías estructurales cerebrales más frecuentemente que aquellas con primer episodio de psicosis sin tratamiento previo sin sobrepeso u obesidad. Postulan que el aumento de peso y la acumulación de grasa visceral desencadenan una cascada de eventos, entre los que se incluyen la resistencia a la leptina y la insulina central, disfunciones de HPA, alteraciones del microbioma intestinal y la inflamación de bajo grado, que son potencialmente responsables de los daños estructurales cerebrales en individuos obesos y con sobrepeso. Todos estos factores se expresan en las personas con primer episodio de psicosis antes de la exposición a los antipsicóticos.
d.3. El efecto de la calidad de vida.
Por otro lado, de nuevo McDaid TM, et al 22 en su revisión bibliográfica describen un efecto de la pobre calidad de vida en la relación entre esquizofrenia y obesidad. En la revisión de Chao AM, et al 11 se indica que tanto la obesidad como las enfermedades psiquiátricas se asocian independientemente con el estigma, las burlas y el bullying, que podrían, a su vez, conferir riesgo para padecer uno u otro trastorno.
d.4. El efecto de la actividad física.
McDaid TM, et al 22 apuntan además a la falta de actividad física como variable que explica la obesidad en pacientes esquizofrénicos. Así, en su estudio de revisión citan los hallazgos de Vancampfort et al en donde los individuos con esquizofrenia presentaron una reducción del 40% de su actividad física por semana en comparación con los controles sanos, que podría deberse en parte a la mayor dificultad que poseen para realizar ejercicio debido a los efectos sedantes de los antipsicóticos.
d.5. El efecto del sexo biológico.
Por otro lado, algunos estudios han señalado al sexo biológico como una variable explicativa del aumento de peso en pacientes con esquizofrenia. Así, Gonçalves P, et al 24 encontraron que las mujeres tienen mayor vulnerabilidad al aumento de peso inducido por antipsicóticos que los hombres. Análogos resultados encontraron Subramaniam M, et al 16 que observaron que las mujeres tenían casi el doble de probabilidades de ser obesas en comparación con los hombres (OR= 1,73; 1,14-2,64 95% CI). En su estudio, Yang F, et al 26 observaron que las pacientes con esquizofrenia de sexo femenino tienen mayor IMC y tasa de obesidad que los de sexo masculino (p=0.007).
d.6. El efecto de condiciones médicas comórbidas.
La salud física de los pacientes con esquizofrenia parece conferir un riesgo para la aparición de obesidad. Subramaniam M, et al 16 describen que aquellos pacientes con condiciones médicas comórbidas tenían más probabilidades de ser obesos en comparación con los que no tenían ninguna (OR = 1,6; 1,08-2,41 95% CI).
d.7. Variables de tipo genético que pudieran explicar la asociación entre esquizofrenia y obesidad.
Como ya se ha mencionado anteriormente, algunas investigaciones han puesto de manifiesto que la obesidad aparece desde las primeras fases de la esquizofrenia, lo cual sugiere la existencia de una relación entre obesidad y esquizofrenia más allá del efecto de los psicofármacos 12. Esto lleva a plantearse la existencia de un nexo biológico común entre ambas patologías, quizá un sustrato de vulnerabilidad genética compartido. A día de hoy son escasos los estudios que hayan evaluado el efecto de los genes sobre el riesgo de padecer obesidad en aquellos individuos que sufren esquizofrenia.
En el estudio realizado por Hukic DS, et al 27 se encontraron variantes genéticas en genes de riesgo metabólico (genes MIA3, MRAS, P2RX7, CAMKK2, SMAD3 PPARD, MNTR1B y NOTCH2) asociadas con un aumento de la circunferencia de la cintura en pacientes con trastorno del espectro de esquizofrenia (p <0,046), lo que sugiere una susceptibilidad genética compartida entre el trastorno metabólico y la psicosis per se. Por otro lado, la obesidad inducida por los psicofármacos parece variar entre pacientes. Así, algunos investigadores han descrito algunos genes relacionados con una mayor ganancia de peso en pacientes bajo tratamiento. En el estudio de Fang H, et al 28 se apunta al gen que codifica el factor neurotrófico cerebral (BDNF) como uno de los implicados en esta relación. Así, estos investigadores encontraron una asociación significativa entre el polimorfismo Val66Met del gen BDNF y los valores de IMC en pacientes con esquizofrenia crónicos y medicados de sexo masculino (p< 0.001). En concreto, el IMC medio de los pacientes portadores del genotipo Met/Met fue mayor que el de sus portadores Val/Val (p<0.01). Este gen también aparece como uno de los implicados en la relación esquizofrenia-obesidad en un reciente meta-análisis realizado por Zhang JP, et al 29. En él se señalan 13 polimorfismos situados en 9 genes (ADRA2A, ADRB3, BDNF, DRD2, GNB3, HTR2C, INSIG2, MC4R y SNAP25) que se asociaron significativamente con el aumento de peso relacionado con los antipsicóticos (p-valor < 0,05-0,001). Según estos autores, no existe un único gen de la obesidad en pacientes con esquizofrenia, sino que la ganancia de peso es probablemente poligénica y está afectada, además, por factores ambientales.
d.8. Interacción entre variables.
Todas estas variables presentes en individuos con esquizofrenia no tienen un efecto de riesgo para obesidad aislado sino que algunos investigadores han observado relaciones de interacción entre ellas. Así, se ha descrito una interacción predictiva significativa para la obesidad entre el sexo biológico y los antipsicóticos típicos, éste con las condiciones médicas comórbidas, y de éstas con el nivel educativo 16.
DISCUSIÓN
El principal objetivo de la presente revisión bibliográfica fue evaluar si existía una relación de asociación entre esquizofrenia y obesidad en personas adultas y adolescentes de la población general. Todos los hallazgos resultaron haber encontrado relación entre ambas, por lo que hay evidencia suficiente para afirmar dicha relación.
Existen distintas variables que explican esta relación, observándose interacciones entre ellas.
A día de hoy, son escasos los estudios que han conseguido explorar la obesidad en pacientes con esquizofrenia pero que nunca han sido tratados con antipsicóticos (pacientes “drug-naïve”) 12, 17. Además, existe gran cantidad de literatura científica que relaciona la esquizofrenia con síndrome metabólico, diabetes y enfermedad cardiovascular, mientras que aquella que se centra en relacionarla con la obesidad en concreto es escasa.
Por ello, se necesitan más estudios para examinar a fondo los mecanismos subyacentes de esta relación y disminuir así el riesgo de morbilidad y mortalidad en pacientes con esquizofrenia.
Las estrategias hasta ahora diseñadas para promover la salud física de estos pacientes en el sistema sanitario son insuficientes. La educación y la formación en el manejo de la obesidad en pacientes con esquizofrenia deben ser prioritarias para aumentar la esperanza de vida de estos. Estrategias de prevención tanto primaria como secundaria para intentar modificar los factores de riesgo de estos pacientes deben ser desarrolladas 15, 22.
Las limitaciones de la presente revisión son no haber consultado en más bases de datos ni haber consultado la llamada literatura gris (actas de congresos, tesis doctorales,…).
DISCUSSION
The main objective of the present bibliographic review was to evaluate whether there was an association between schizophrenia and obesity in adults and adolescents from the general population. All the findings turned out to have found a relationship between the two, so there is sufficient evidence to affirm this relationship.
There are different variables that explain this relationship, observing interactions between them.
To date, there are few studies that have managed to explore obesity in patients with schizophrenia but who have never been treated with antipsychotics (“drug-naïve” patients) 12, 17. In addition, there is a large amount of scientific literature that relates the schizophrenia with metabolic syndrome, diabetes and cardiovascular disease, while that which focuses on relating it to obesity in particular is rare.
Therefore, more studies are needed to fully examine the underlying mechanisms of this relationship and thus reduce the risk of morbidity and mortality in patients with schizophrenia.
The strategies so far designed to promote the physical health of these patients in the health system are insufficient. Education and training in the management of obesity in patients with schizophrenia should be a priority to increase their life expectancy. Both primary and secondary prevention strategies to try to modify the risk factors of these patients should be developed 15, 22.
The limitations of the present review are not having consulted more databases or having consulted the so-called gray literature (conference proceedings, doctoral theses, ...).
CONCLUSIONES
1. Existe evidencia suficiente para afirmar que hay una relación de asociación entre esquizofrenia y obesidad en personas adultas y adolescentes de la población general.
2. Los estudios de seguimiento realizados hasta el momento apuntan a que la dirección de la asociación entre esquizofrenia y obesidad es a favor de que la esquizofrenia actuaría como un factor de riesgo para obesidad.
3. En la presente revisión no se ha encontrado ningún estudio epidemiológico que cuantifique el tamaño del efecto de la relación entre esquizofrenia y obesidad.
4. La mala calidad de vida de los pacientes esquizofrénicos, el tratamiento antipsicótico, riesgos metabólicos intrínsecos preexistentes al uso de psicofármacos, la falta de actividad física, el sexo femenino, la presencia de patologías médicas comórbidas o determinados polimorfismos genéticos son las principales variables que podrían estar detrás del hecho de que los pacientes con esquizofrenia tiendan a tener sobrepeso o incluso ser obesos.
5. Los estudios apuntan a la existencia de un nexo biológico, un sustrato de vulnerabilidad genética compartido entre esquizofrenia y obesidad. Así, las variantes genéticas en los genes MIA3, MRAS, P2RX7, CAMKK2, SMAD3 PPARD, MNTR1B, NOTCH2, BDNF, ADRA2A, ADRB3, DRD2, GNB3, HTR2C, INSIG2, MC4R y SNAP25 estarían implicadas en la relación esquizofrenia-obesidad.
CONCLUSIONS:
1. There is sufficient evidence to affirm that there is an association relationship between schizophrenia and obesity in adults and adolescents in the general population.
2. The follow-up studies carried out to date suggest that the direction of the association between schizophrenia and obesity is in favor of schizophrenia acting as a risk factor for obesity.
3. In the present review, no epidemiological study has been found that quantifies the effect size of the relationship between schizophrenia and obesity.
4. The poor quality of life of schizophrenic patients, antipsychotic treatment, intrinsic metabolic risks pre-existing to the use of psychotropic drugs, lack of physical activity, female sex, the presence of comorbid medical conditions or certain genetic polymorphisms are the main variables that they could be behind the fact that patients with schizophrenia tend to be overweight or even obese.
5. Studies point to the existence of a biological link, a shared genetic vulnerability substrate between schizophrenia and obesity. Thus, the genetic variants in the genes MIA3, MRAS, P2RX7, CAMKK2, SMAD3 PPARD, MNTR1B, NOTCH2, BDNF, ADRA2A, ADRB3, DRD2, GNB3, HTR2C, INSIG2, MC4R and SNAP25 would be implicated in the schizophrenia-obesity relationship.
1. Servicio Andaluz de Salud. Guía de Práctica Clínica para el Tratamiento de la Psicosis y la Esquizofrenia. Manejo en Atención Primaria y en Salud Mental. [Internet]. Consejería de Salud y Familias, Junta de Andalucía; 2019. Disponible en: http://www.juntadeandalucia.es/servicioandaluzdesalud/contenidos/publicaciones/Datos/715/pdf/1gpc_psicosis_completa.pdf
2. PortalCLÍNIC [Internet]. Barcelona: PortalCLÍNIC; c2018 [Consultada 20 Abril 2019]. Esquizofrenia [aprox. 12 pantallas]. Disponible en: https://portal.hospitalclinic.org/enfermedades/esquizofrenia
3. Castillejos MC, Martín-Pérez C, Moreno-Küstner B. A systematic review and meta-analysis of the incidence of psychotic disorders: the distribution of rates and the influence of gender, urbanicity, immigration and socio-economic level. Psychol Med [Internet]. 2018 Feb [Consultado 20 Abril 2019]; 22: 1-15. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/29467052
4. Kelley ME, Wan CR, Broussard B, Crisafio A, Cristofaro S, Johnson S, et al. Marijuana Use in the Immediate 5-Year Premorbid Period is Associated with Increased Risk of Onset of Schizophrenia and Related Psychotic Disorders. Schizophr Res [Internet]. 2016 Mar [Consultado 20 Abril 2019]; 171(1-3): 62–67. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4929616/
5. National Institute of Mental Health [Internet]. Estados Unidos: NIMH; c2011 [Actualizada Sept 2017, consultada 20 Abril 2019]. La esquizofrenia [aprox. 6 pantallas]. Disponible en: https://www.nimh.nih.gov/health/publications/espanol/la-esquizofrenia/index.shtml
6. Xavier RM, Vorderstrasse A. Genetic Basis of Positive and Negative Symptom Domains in Schizophrenia. Biol Res Nurs [Internet]. 2017 [Consultado 20 Abril 2019]; 19(5): 559-575. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/28691507
7. Hardy A, Emsley R, Freeman D, Bebbington P, Garety PA, Kuipers EE, et al. Psychological Mechanisms Mediating Effects Between Trauma and Psychotic Symptoms: The Role of Affect Regulation, Intrusive Trauma Memory, Beliefs, and Depression. Schizophrenia Bulletin [Internet]. 2016 Jul [Consultado 20 Abril 2019]; 42 (Suppl 1): S34-43. Disponible en: https://doi.org/10.1093/schbul/sbv175
8. Suárez-Carmona W, Sánchez-Oliver AJ, González-Jurado JA. Fisiopatología de la obesidad: Perspectiva actual. Rev. chil. nutr. [Internet]. 2017 [Consultado 20 Abril 2019]; 44 (3): 226-233. Disponible en: https://scielo.conicyt.cl/scielo.php?script=sci_arttext&pid=S0717-75182017000300226&lng=en.
9. Chouinard V, Pingali SM, Chouinard G, Henderson DC, Mallya SG, Cypess AM, et al. Factors associated with overweight and obesity in schizophrenia, schizoaffective and bipolar disorders. Psychiatry Res [Internet]. 2016 Mar [Consultado 20 Abril 2019]; 237: 304-310. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/26805561
10. Organización Mundial de la Salud [Internet]. c2018 [citado 18 Enero 2019]. Obesidad y sobrepeso [aprox. 6 pantallas]. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/obesity-and-overweight
11. Chao AM, Wadden TA, Berkowitz RI. Obesity in Adolescents with Psychiatric Disorders. Curr Psychiatry Rep [Internet]. 2019 Jan [Consultado 20 Abril 2019]; 21 (1): 3. Disponible en: https://doi.org/10.1007/s11920-019-0990-7
12. Freyberg Z, Aslanoglou D, Shah R, Ballon JS. Intrinsic and Antipsychotic Drug-Induced Metabolic Dysfunction in Schizophrenia. Front Neurosci [Internet]. 2017 Jul [Consultado 20 Abril 2019]; 11: 432. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/28804444
13. Fikreyesus M, Soboka M, Feyissa GT. Psychotic relapse and associated factors among patients attending health services in Southwest Ethiopia: a cross-sectional study. BMC Psychiatry [Internet]. 2016 Oct [Consultado 20 Abril 2019]; 16(1): 354. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/27765033
14. Stubbs B, Koyanagi A, Schuch F, Firth J, Rosenbaum S, Gaughran F et al. Physical Activity Levels and Psychosis: A mediation Analysis of Factors Influencing Physical Activity Target Achievement Among 204 186 People Across 46 Low- and Middle-Income Countries. Schizophr Bull [Internet]. 2017 May [Consultado 20 Abril 2019]; 43(3): 536-545. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/27562855
15. Muñoz-Calero Franco P, Sánchez Sánchez B, Rodríguez Criado N, Pinilla Santos B, Bravo Herrero S, Cruz Fourcade JF, et al. Síndrome metabólico y riesgo cardiovascular en pacientes con diagnóstico de esquizofrenia, trastorno esquizoafectivo y trastorno bipolar. Nutr. Hosp. [Internet]. 2015 Dec [Citado 2019 Abr 20]; 32 (6): 2715-2717. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112015001200047&lng=es.
16. Subramaniam M, Lam M, Guo ME, He VYF, Lee J, Verma S, et al. Body Mass Index, Obesity, and Psychopathology in Patients With Schizophrenia. Journal of Clinical Psychopharmacology [Internet]. 2014 Feb [Consultado 20 Abril 2019]; 34 (1): 40-46. Disponibe en: https://www.scopus.com/record/display.uri?eid=2-s2.0-84891743690&origin=resultslist
17. Minichino A, Ando' A, Francesconi M, Salatino A, Delle Chiaie R, Cadenhead K. Investigating the link between drug-naive first episode psychoses (FEPs), weight gain abnormalities and brain structural damages: Relevance and implications for therapy. Prog Neuropsychopharmacol Biol Psychiatry [Internet]. 2017 Jul [Consultado 20 Abril 2019]; 77: 9-22. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/28363765
18. Heald AH, Martin JL, Payton T, Khalid L, Anderson SG, Narayanan RP, et al. Changes in metabolic parameters in patients with severe mental illness over a 10-year period: A retrospective cohort study. Aust N Z J Psychiatry [Internet]. 2017 Jan [Consultado 20 Abril 2019]; 51 (1): 75-82. Disponible en: http://dx.doi.org/10.1177/0004867415625817
19. Anjum S, Bathla M, Panchal S, Singh GP, Singh M. Metabolic syndrome in drug naïve schizophrenic patients. Diabetes & Metabolic Syndrome: Clinical Research & Reviews [Internet]. 2018 [Consultado 20 Abril 2019]; 12 (2): 135-140. Disponible en: https://www.sciencedirect.com/science/article/pii/S1871402117303636
20. Keinänen J, Suvisaari J, Reinikainen J, Kieseppä T, Lindgren M, Mäntylä T, et al. Low-grade inflammation in first-episode psychosis is determined by increased waist circumference. Psychiatry Res [Internet]. 2018 Dec [Consultado 20 Abril 2019]; 270: 547-553. Disponible en: https://www.sciencedirect.com/science/article/pii/S0165178118310655?via%3Dihub
21. Keinänen J, Mantere O, Kieseppä T, Mäntylä T, Torniainen M, Lindgren M, et al. Early insulin resistance predicts weight gain and waist circumference increase in first-episode psychosis – A one year follow-up study. Schizophrenia Research [Internet]. 2015 Dec [Consultado 20 Abril 2019]; 169 (1-3): 458-463. Disponible en: https://www.sciencedirect.com/science/article/pii/S0920996415300451
22. McDaid TM, Smyth S. Metabolic abnormalities among people diagnosed with schizophrenia: a literature review and implications for mental health nurses. J Psychiatr Ment Health Nurs [Internet]. 2015 Apr [Consultado 21 Abril 2019]; 22(3): 157-170. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/25524393
23. Fonseka TM, Müller DJ, Kennedy SH. Inflammatory Cytokines and Antipsychotic-Induced Weight Gain: Review and Clinical Implications. Mol Neuropsychiatry [Internet]. 2016 May [Consultado 21 Abril 2019]; 2(1): 1–14. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4996002/
24. Gonçalves P, Araújo JR, Martel F. Antipsychotics-induced metabolic alterations: Focus on adipose tissue and molecular mechanisms. Eur Neuropsychopharmacol [Internet]. 2015 Jan [Consultado 21 Abril 2019]; 25 (1): 1-16. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/25523882
25. Reynolds GP, McGowan OO. Mechanisms underlying metabolic disturbances associated with psychosis and antipsychotic drug treatment. J Psychopharmacol [Internet]. 2017 Nov [Consultado 21 Abril 2019]; 31 (11): 1430-1436. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/28892404
26. Yang F, Wang K, Du X, Deng H, Wu HE, Yin G, et al. Sex difference in the association of body mass index and BDNF levels in Chinese patients with chronic schizophrenia. Psychopharmacology [Internet]. 2019 Feb [Consultado 26 Abril 2019]; 236 (2): 753-762. Disponible en: https://doi.org/10.1007/s00213-018-5107-1
27. Hukic DS, Ösby U, Olsson E, Hilding A, Östenson CG, Gu HF, et al. Genetic variants of increased waist circumference in psychosis. Psychiatr Genet [Internet]. 2017 Dec [Consultado 26 Abril 2019]; 27 (6): 210-218. Disponible en: DOI: 10.1097/YPG.0000000000000181
28. Fang H, Zhen YF, Liu XY, Xu G, Soares JC, Zhao J, et al. Association of the BDNF Val66Met polymorphism with BMI in chronic schizophrenic patients and healthy controls. Int Clin Psychopharmacol [Internet]. 2016 Nov [Consultado 26 Abril 2019]; 31 (6): 353-357. Disponible en: DOI: 10.1097/YIC.0000000000000142
29. Zhang JP, Lencz T, Zhang RX, Nitta M, Maayan L, John M, et al. Pharmacogenetic Associations of Antipsychotic Drug-Related Weight Gain: A Systematic Review and Meta-analysis. Schizophr Bull [Internet]. 2016 Nov [Consultado 26 Abril 2019]; 42(6): 1418–1437. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/27217270
30. Spangaro M, Mazza E, Poletti S, Cavallaro R, Benedetti F. Obesity influences white matter integrity in schizophrenia. Psychoneuroendocrinology [Internet]. 2018 Nov [Consultado 26 Abril 2019]; 97: 135-142. Disponible en: https://www.scopus.com/record/display.uri?eid=2-s2.0-85049854118&doi=10.1016%2fj.psyneuen.2018.07.017&origin=inward&txGid=98af8ec34c39a19028eea4d5a2e91067























