Tweet
El fenómeno de Raynaud es una patología conocida, aunque su localización a nivel del pezón en relación con el amamantamiento doloroso está poco descrito. Esta patología produce un cuadro clínico por la falta de aporte de oxígeno, consistente en palidez, parestesias y dolor de la zona afectada. A pesar de ser una causa tratable de amamantamiento doloroso, su desconocimiento puede llevar a un retraso en el diagnóstico, y por lo tanto, conllevar al abandono de la lactancia materna.
Se presenta un caso clínico de intervención comunitaria llevada a cabo por la matrona, donde se manifiesta una sintomatología derivada de un fenómeno de Raynaud del pezón. Se establece un adecuado plan de cuidados, con una valoración completa, a partir de la recogida de datos y valoración de las necesidades básicas según Virginia Henderson.
ABSTRACT
Raynaud's phenomenon is a known pathology, although its location at the level of the nipple in relation to painful suckling is little described. This pathology produces a clinical picture due to the lack of oxygen supply, consisting of pallor, paresthesias and pain of the affected area. Despite being a treatable cause of painful breastfeeding, its ignorance can lead to a delay in diagnosis, and therefore, lead to the abandonment of breastfeeding.
A clinical case of community intervention carried out by the midwife is presented, where symptomatology derived from a Ryanaud phenomenon of the nipple is manifested. An adequate care plan will be established, with a complete assessment, based on data collection and assessment of basic needs according to Virginia Henderson.
PALABRAS CLAVES:
Enfermedad de Raynaud.
Dolor.
Amamantamiento.
Lactancia.
KEY WORDS:
Raynaud Disease.
Pain.
Breast Feeding.
Lactation.
INTRODUCCIÓN
Aunque el fenómeno de Raynaud es una patología conocida, su localización a nivel del pezón en relación con el amamantamiento doloroso está poco descrito. El fenómeno de Raynaud afecta al 3-5% de la población general, y el del pezón al 20% de las mujeres en edad fértil.(1)
La causa sigue siendo desconocida y puede ser multifactorial, incluyendo vascular, intravascular y mediadores neuronales.(2) Se acepta que el fenómeno de Raynaud es una respuesta vascular exagerada a la exposición al frío o al estrés. Su desconocimiento puede llevar a un retraso del diagnóstico y, por lo tanto, influir en el abandono de la lactancia por parte de la madre.
Clínicamente, tiene lugar un cambio de color en el pezón en tres fases: Primero se produce vasoconstricción e isquemia, que se manifiesta con palidez; más tarde aparece cianosis, y finalmente la vasodilatación refleja se manifiesta con rubor. Acompañando a estos cambios de coloración pueden presentarse alteraciones sensitivas, como entumecimiento, parestesias y dolor intenso y punzante en el pezón. Cuando el episodio remite, el color vuelve a la normalidad.(3,4)
El objetivo del presente artículo es describir mediante un caso clínico las características clínicas en una mujer diagnosticada de fenómeno de Raynaud del pezón.
METODOLOGIA: HISTORIA DEL PROBLEMA.
Primípara de 37 años de edad que acude a consulta de la matrona en su centro de salud al mes y medio tras el parto refiriendo dolor intenso en los pezones de 6 días de evolución, que empeora al amamantar y se tornan de coloración azulácea al final de la lactancia.
Ha sido tratada hace 15 días por su médico de familia de grietas del pezón con antifúngicos (tópico 3-4 aplicaciones diarias durante 7-10 días, inmediatamente después de la toma) y medidas físicas por posible presencia de cándida albicans, no mejorando y persistiendo el dolor intenso de los pezones con el amamantamiento.
Para establecer un adecuado plan de cuidados, se desarrolló una valoración completa, a partir de la recogida de datos y valoración de las necesidades básicas según Virginia Henderson.
Foto: AlbaLactancia.org
Antecedentes personales y familiares: sin interés.
Antecedentes Obstétricos: Nace varón vivo, 3105gr (gramos de peso) y 45cm (centrimetros). Apgar 9/9/10.
Los controles en el postparto precoz fueron adecuados y sin complicaciones.
Alergias conocidas: a metamizol.
Tratamiento médico habitual: Natalben Lactancia 1 cápsula/día.
Signos vitales:
Tensión Arterial: 125/84 mmHg;
Frecuencia Cardíaca 98 ppm;
Saturación de O2 99%;
Apirética.
Exploración física:
Peso: 82kg; Talla: 175cm;
Indice de Masa Corporal: 26.78.
Alerta y orientada.
Mamas sin signos de inflamación, sin abscesos.
Técnica de amamantamiento:
Lactancia materna a demanda instaurada en el paritorio y sin problemas hasta el momento.
Observación de la toma: enganche y posición adecuada, succión sin alteraciones. Se descarta anquiloglosia.
VALORACIÓN DE ENFERMERÍA: recogida de datos según el modelo de Virginia Henderson
1º Respirar normalmente.
Manifestaciones (m) de independencia: No fuma. Respira sin dificultad;
M. de dependencia no se observan.
2º Comer y beber adecuadamente.
M. de independencia: dieta variada, rica en fibra;
M. de dependencia: no se observan; datos a considerar: ganancia de 11.3kg durante el embarazo.
3º Eliminar por todas las vías corporales.
M. de independencia: estreñimiento;
M. de dependencia: no se observan.
4º Moverse y mantener posturas adecuadas.
M. de independencia: camina una hora diaria;
M. de dependencia: no se observan.
5º Dormir y descansar.
M. de independencia: no problemas para conciliar el sueño;
M. de dependencia: no se observan;
Datos a considerar: refiere cansancio por no dormir bien en los últimos días debido a su bebé recién nacido.
6º Escoger la ropa adecuada. Vestirse y desvestirse.
M. de independencia: viste adecuadamente;
M. de dependencia: no se observan.
7º Mantener la temperatura corporal dentro de los límites normales adecuando la ropa y modificando el ambiente.
M. de independencia: no se observan;
M. de dependencia: no se observan.
8º Mantener la higiene corporal y la integridad de la piel.
M. de independencia: adecuada hidratación de piel y mucosas. No signos de signos de inflamación ni abscesos.;
M. de dependencia: no se observan.
9º Evitar los peligros ambientales y evitar lesionar a otras personas.
M. de independencia: no se observan;
M. de dependencia: no se observan.
10º Comunicarse con los demás expresando emociones, necesidades, temores u opiniones.
M. de independencia: no presenta problemas de compresión idiomática, expresa sus dudas y miedos;
M. de dependencia: se muestra asustada, verbaliza el miedo que le ocasiona el dolor en los pezones que esto no vaya a mejorar.
11º Vivir de acuerdo con sus propios valores y creencias.
M. de independencia: refiere que “su pareja es su único apoyo”.
M. de dependencia: no se observan.
12º Ocuparse en algo de tal forma que su labor tenga un sentido de realización personal.
M. de independencia: se muestra feliz con sus actividades diarias y su pareja. Se encarga de las labores y cuidado de la casa;
M. de dependencia: no se observan.
13º Participar en actividades recreativas.
M. independencia: no se observan;
M. de dependencia: tras el nacimiento de su bebé refiere “no tener tiempo para nada”.
14º Aprender, descubrir o satisfacer la curiosidad que conduce a un desarrollo normal y a usar los recursos disponibles.
M. de independencia: muestra mucho interés ante todo lo explicado por la matrona, manifiesta sus dudas;
M. de dependencia: no presenta.
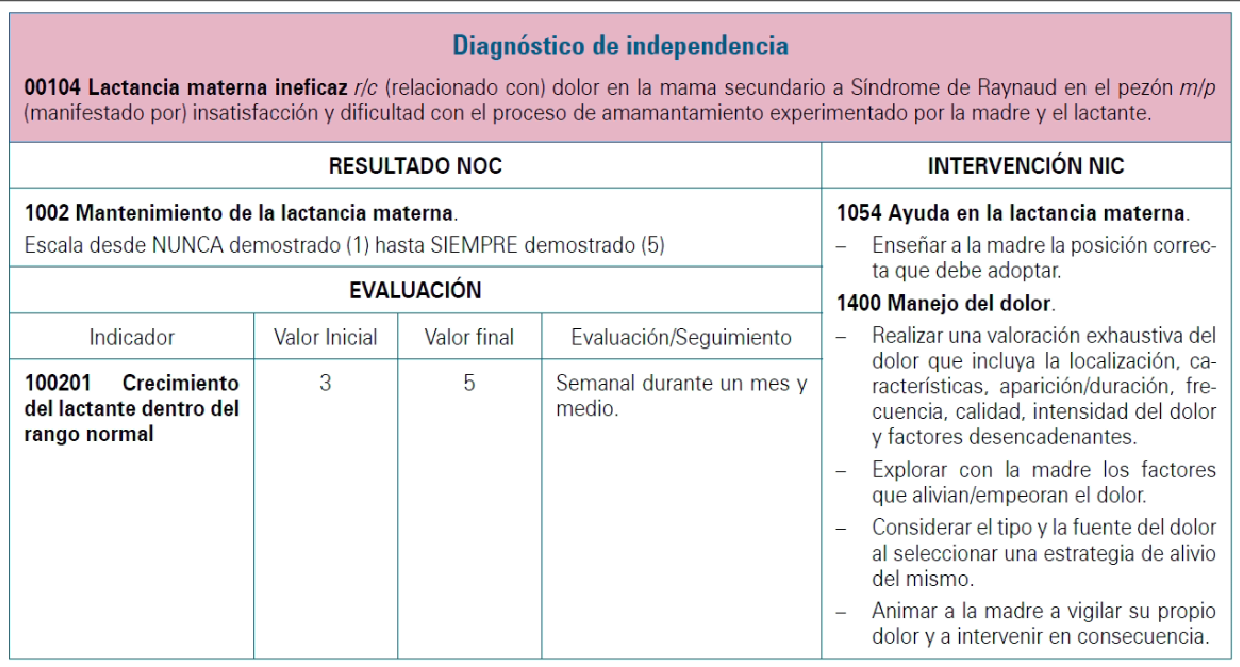
Tabla II. Diagnósticos NANDA (sigla en inglés North American Nursing Diagnosis Association) (6) con los correspondientes NOC (sigla en inglés Nursing Outcomes Classification) (7), NIC (sigla en inglés Nursing Interventions Classifications) (8) y actividades realizadas.
PLAN DE CUIDADOS
En la tabla se recogen las principales deducciones derivadas del presente caso clínico: etiqueta diagnóstica, planificación de los cuidados y seguimiento/evaluación tras su ejecución, elaborados según taxonomía estandarizada enfermera (NANDA, NIC, NOC).
Tras la identificación, se procede a priorizar el problema de la paciente. Se actúa principalmente sobre el mantenimiento de una lactancia materna eficaz y el manejo del dolor, asesorándola y apoyándola. Se llevan a cabo los procedimientos que más se adecuan al alivio del mismo y se toman medidas estándares para evitar complicaciones potenciales que puedan producirse como el inicio de una mastitis o el abandono de la lactancia materna.
Tras el diagnóstico de padecer Fenómeno de Raynaud, se le aconseja aplicar calor local en el pecho justo antes y justo después de las tomas, así como ingerir bebidas calientes (sin cafeína ni teína) y amamantar en lugares cálidos y con un ambiente tranquilo.
A su vez, se inicia tratamiento inmediato con nifedipino oral (30 mg cada 24 horas durante 2 semanas), mejorando rápidamente su cuadro de dolor relacionado con el amamantamiento y se recomienda continuar con las medidas no farmacológicas expuestas.
Se le realiza un seguimiento semanal en Atención Primaria por su matrona de referencia durante 6 semanas y acude al Taller de Lactancia Materna.
CONCLUSIONES.
El 91% de las mujeres con fenómeno de Raynaud del pezón son tratadas con antifúngicos por un diagnóstico erróneo de candidiasis. Con el tratamiento correcto con nifedipino, el 83% de las mujeres presentan mejoría clínica. (9)
La matrona es profesional referente en Atención Primaria para la detección de estos fenómenos. Así pues es fundamental una buena formación para establecer el diagnóstico diferencial, con grietas en los pezones e infección por Cándida Albicans, ya que la confusión de este trastorno con candidiasis del pezón puede llevar a una demora en el diagnóstico y como consecuencia al abandono de la lactancia materna. (10)
En nuestro caso clínico, el diagnóstico correcto se estableció tras fallar el tratamiento por candidiasis. Una vez realizado el diagnóstico diferencial y con la instauración del tratamiento y las medidas no farmacológicas adecuadas, el problema fue resuelto.
Cabe destacar el peso que presentan el miedo y el estrés en este tipo de fenómeno, ya que ambos empeoran el cuadro. Para ello, los grupos de apoyo y los Talleres de lactancia materna impartidos en los centros de Atención Primaria llevados a cabo por la matrona, son óptimos para este tipo de pacientes.
CONCLUSIONS.
91% of women with Raynaud's nipple phenomenon are treated with antifungals due to an erroneous diagnosis of candidiasis. With the correct treatment with nifedipine, 83% of women show clinical improvement.9
The midwife is a reference professional in Primary Care for the detection of these phenomena. Therefore, a good training is essential to establish the differential diagnosis, with cracks in the nipples and infection by Candida Albicans, since the confusion of this disorder with candidiasis of the nipple can lead to a delay in the diagnosis and as a consequence to the abandonment of the Breastfeeding.10
In our clinical case, the correct diagnosis was established after the treatment for candidiasis failed. Once the differential diagnosis was made and with the establishment of the appropriate treatment and non-pharmacological measures, the problem was solved.
It is worth noting the weight of fear and stress in this type of phenomenon, since both worsen the picture. To this end, the support groups and the Breastfeeding Workshops given at the Primary Care centers carried out by the midwife are optimal for this type of patient.
1. O’Sullivan S, Keith M. Raynaud phenomenon of the nipple. A rare finding in rheumatology clinic. J Clin Rheumatol. 2011; 17(7): 371-2.
2. Levien TL. Advances in the treatment of Raynaud’s phenomenon. Vasc Health Risk Manag. 2010; 6: 167-77.
3. Rodríguez-Criollo JA, Jaramillo-Arroyave D. Fenómeno de Raynaud. A review of Raynaud’s phenomenon. Rev Fac Med. 2014; 62(3):455-64.
4. Mirón-Muñoz FJ, Camacho-Martos MD. Fenómeno de Raynaud y el amamantamiento doloroso. Rev Clin Med Fam. 2012; 5(1): 51-2.
5. Historia clínica; Hojas de curso clínico de la historia de la paciente de la planta; Hoja de prescripciones medicas para ver el tratamiento; Hojas de evolución de enfermería.
6. Herdman TH, editor. NANDA International. Diagnósticos enfermeros: definiciones y clasificación Madrid: Elsevier; 2015
7. orhead S, Johnson M, Maas ML, Swanson E, editores. Clasificación de resultados de enfermería (NOC). 5ª ed. Madrid: Elsevier; 2013.
8. Bulechek GM, Butcher HK, McCloskey-Dochterman J, Wagner CM, editores. Clasificación de intervenciones de enfermería (NIC). 6ª ed. Madrid: Elsevier; 2013.
9. Barrett ME, Heller MM, Stone HF, Murase JE. Raynaud phenomenon of the nipple in breastfeeding mothers: an underdiagnosed cause of nipple pain. JAMA Dermatol. 2013; 149(3): 300-6.
10. Heller MM, Fullerton-Stone H, Murase JE. Caring for new mothers: diagnosis, management and treatment of nipple dermatitis in breastfeeding mothers. Int J Dermatol. 2012; 51(10): 1.149-61.























