Tweet
Introducción: Hasta finales del siglo XX, se ignoró la distinta forma de enfermar de hombres y mujeres, siendo ambos sexos diagnosticados y tratados de la misma manera en la mayor parte de los procesos de salud. Hasta entonces, la mayoría de estudios tenían como sujeto principal hombres, por temor a dañar su fertilidad o fisiología cíclica, por lo que la mujer ha sido tratada en muchos casos teniendo como base la fisiopatología masculina. La patología cardiovascular es la primera causa de muerte en mujeres, por lo que con este estudio se pretende identificar las principales diferencias de género en diagnóstico y tratamiento de enfermedades cardiovasculares, mediante la revisión de la literatura.
Método: Se realiza una revisión bibliográfica y se seleccionan 15 artículos específicos sobre el tema, siguiendo las directrices PRISMA.
Resultados: Se han identificado numerosos sesgos que visibilizan la brecha de género existente en las enfermedades cardiovasculares, entre los que destacan las ligadas a la sintomatología, atención en urgencias, atención y satisfacción de las pacientes, diferencias ligadas al sexo del facultativo, sesgos en el diagnóstico de la enfermedad, pruebas diagnósticas, tratamientos intrahospitalarios y al alta y por último, diferencias de género en los reingresos tras el alta.
Conclusiones: Las mujeres siguen siendo hoy en día infradiagnosticadas, reciben tratamientos más conservadores y tienen en algunos casos peor pronóstico que los hombres. Es necesario concienciar en el ámbito sanitario de este hecho, y para mejorar la situación de la mujer, fomentar su inclusión de forma equitativa con los hombres en los estudios y ensayos clínicos, para garantizar que estas sean diagnosticadas y tratadas teniendo en cuenta las diferencias con el género masculino y se obtengan mejores resultados para su salud.
PALABRAS CLAVE:
Enfermedades cardiovasculares;
Sesgo de género;
Tratamiento;
Diagnóstico.
SUMMARY
Introduction: Until the end of the 20th century, the different way of making men and women sick were ignored, both sexes being diagnosed and treated in the same way in most health processes. Until then, most studies had as main subject men, for fear of damaging their fertility or cyclic physiology, so the woman has been treated in many cases based on male pathophysiology. Cardiovascular pathology is the first cause of death in women, so this study aims to identify the main gender differences in the diagnosis and treatment of cardiovascular diseases, by reviewing the literature.
Methods: A bibliographic review is carried out and 15 specific articles on the subject are selected, following the PRISMA guidelines.
Results: Numerous biases have been identified that highlight the gender gap in cardiovascular diseases, among which are those linked to symptomatology, emergency care, care and patient satisfaction, Sex-related differences of the doctor, bias in the diagnosis of the disease, diagnostic tests, in-hospital and discharge treatments and finally, gender differences in readmissions after discharge.
Conclusions: Women are still under-diagnosed today, receive more conservative treatments and have in some cases a worse prognosis than men. There is a need to raise health awareness of this, and to improve the situation of women, to promote their equal inclusion with men in clinical studies and trials, to ensure that they are diagnosed and treated taking into account the differences with the male gender and obtain better results for their health.
KEYWORDS:
Cardiovascular diseases;
Sexism;
Therapeutics;
Diagnosis.
INTRODUCCIÓN
El estudio y conciencia de las distintas formas de enfermar entre hombres y mujeres han sido ignorados hasta la última parte del siglo XX, ya que las mujeres no eran incluidas en estudios o ensayos clínicos, o lo eran en una ínfima parte, por temor a dañar su fertilidad o fisiología cíclica. La salud de las mujeres, y las enfermedades que padecen está condicionada por la biología, influenciada por el sexo, el género y otras causas sociales. En este contexto surge el concepto de “morbilidad diferencial”, es decir, conjunto de situaciones clínicas que precisan atención específica hacia las mujeres al ser estos problemas más frecuentes o de naturaleza distinta en ellas 1. Este concepto debe ser llevado al área de las enfermedades cardiovasculares, primera causa de muerte actualmente.
Las enfermedades cardiovasculares son definidas por la Organización Mundial de la Salud (OMS) como un conjunto de trastornos que afectan al corazón y/o vasos sanguíneos 2. Son las causantes del mayor número de defunciones en el mundo 3 y son la primera causa de muerte entre las mujeres según la OMS 4. Según la Sociedad Española de Cardiología, las enfermedades cardiovasculares provocan el 32,84% de las muertes en nuestro país en las mujeres 5. Existen diferencias entre la mortalidad por síndrome coronario agudo entre hombres y mujeres, siendo en ellas mayor. Algunas explicaciones que se dan para ello son el menor número de diagnósticos en mujeres, se les realizan menos pruebas invasivas y reciben menos tratamiento 6,7. Esto puede deberse a su vez a poca representación de mujeres en los estudios acerca de enfermedades cardiovasculares 8, y sesgos de género que se producen en muchos estudios científicos 9, por la complejidad que supone su estudio al estar más expuestas a la actividad hormonal por el ciclo menstrual y por la tradicional etiología de la enfermedad, ya que históricamente, las enfermedades cardiovasculares han sido vistas como “patologías masculinas”. En este contexto, Bernadine Patricia Healy, primera directora del National Institutes of Health, acuñó el término de “Síndrome de Yentl” en 1991, que consiste en la invisibilidad médica que han sufrido las mujeres en los estudios de enfermedades cardiovasculares, orientados mayoritariamente a hombres, y que sigue presente en nuestros días 10.
Todo ello lleva al menor conocimiento de la fisiopatología de este tipo de enfermedades en la mujer, ignorando que ellas pueden tener una sintomatología diferente a la de los hombres 11 como es el caso del dolor epigástrico, náuseas o disnea, y que puede provocar diagnósticos erróneos de estas enfermedades. El hecho de que en las mujeres puedan ser diagnosticadas erróneamente por sesgos de género, hace que sean posiblemente derivadas a menos pruebas invasivas, y menos tratadas tanto a nivel intrahospitalario como tras el alta 11. En muchas ocasiones se ha tratado de dar otra justificación más fisiológica para la mayor mortalidad en mujeres, ligándose a la disminución del efecto protector de los estrógenos tras la menopausia y al menor calibre de las arterias en mujeres 7. Sin embargo, los errores en el diagnóstico, tratamiento y pronósticos de la enfermedad cardiovascular en mujeres son un grave hecho, probado por diversos estudios 12,13, que no se debe pasar por alto y merece ser investigado y mejorado en un futuro inmediato.
Estos sesgos van más allá, y pueden llegar a afectar a la comunicación y relación terapéutica entre médico-paciente, al tener las mujeres menor satisfacción en el trato con el facultativo 14. Por otro lado, existen evidencias de que las facultativas tienen menor tendencia a cometer sesgos ligados al género en enfermedades cardiovasculares que los facultativos, hechos que se analizaran de manera pormenorizada mediante la revisión de la literatura presente actualmente.
Por tanto, el presente trabajo tiene como objetivo identificar, mediante revisión de la bibliografía, posibles sesgos en diagnóstico y tratamiento ligados al sexo en enfermedades cardiovasculares en mujeres y cómo afectan estos a la salud de las cardiópatas.
METODOLOGÍA
La revisión bibliográfica fue llevada a cabo siguiendo las directrices PRISMA, para garantizar la claridad y transparencia de la revisión.
En primer lugar, se llevó a cabo una búsqueda general en base al tema, para una correcta documentación y conocimientos previos a la revisión y selección de artículos, en distintas bases de datos: Pubmed, Scopus, Scielo y Cinahl. Mediante las palabras clave “cardiovascular disease”, “gender bias”, “symptomatology”, “diagnosis”, “treatment”, “outcomes”, y distintas combinaciones entre las mismas, se partió de una base sólida y con conocimientos apropiados para iniciar una búsqueda final y selección de artículos adecuada. Además de las bases de datos, se efectuaron búsquedas en la plataforma digital de la Organización Mundial de la Salud (OMS), entre otras fuentes.

Se intentaron recoger artículos de bases de datos enfermeras (CUIDEN y Cinahl), sin éxito al no encontrarse estudios que cumpliesen los criterios de inclusión. Finalmente se llevó a cabo la búsqueda de artículos en dos bases de datos distintas, Pubmed y Scopus, al ser estas de cobertura internacional y recoger un mayor número de artículos. Para poder llevar a cabo la búsqueda se utilizaron dos palabras clave: enfermedad cardiovascular y sesgos de género. Para aumentar el número de artículos de la búsqueda, esta se llevó a cabo mediante los descriptores en inglés: “cardiovascular disease”, “gender bias”. Los principales criterios de inclusión de los artículos para llevar a cabo la revisión fueron que estos estuviesen publicados en los últimos 10 años, para garantizar una revisión lo más actualizada posible, acceso libre al artículo completo y que estos estuviesen redactados en inglés o español.
La búsqueda, como plasma la declaración PRISMA, se llevó a cabo mediante la lectura y análisis de los distintos artículos encontrados, seleccionando aquellos considerados de mayor evidencia científica y tuvieran mayor relevancia en el tema tratado.
En total, se llevó a cabo la lectura de 61 artículos, de los cuales se tomaron para la tabla de resultados 15. De los artículos restantes, 16 fueron excluidos por tipo de estudio, 5 por muestra insuficiente, 7 por metodología poco clara y 18 por poca relevancia científica. A continuación, se incluye el diagrama de flujo de la búsqueda bibliográfica:
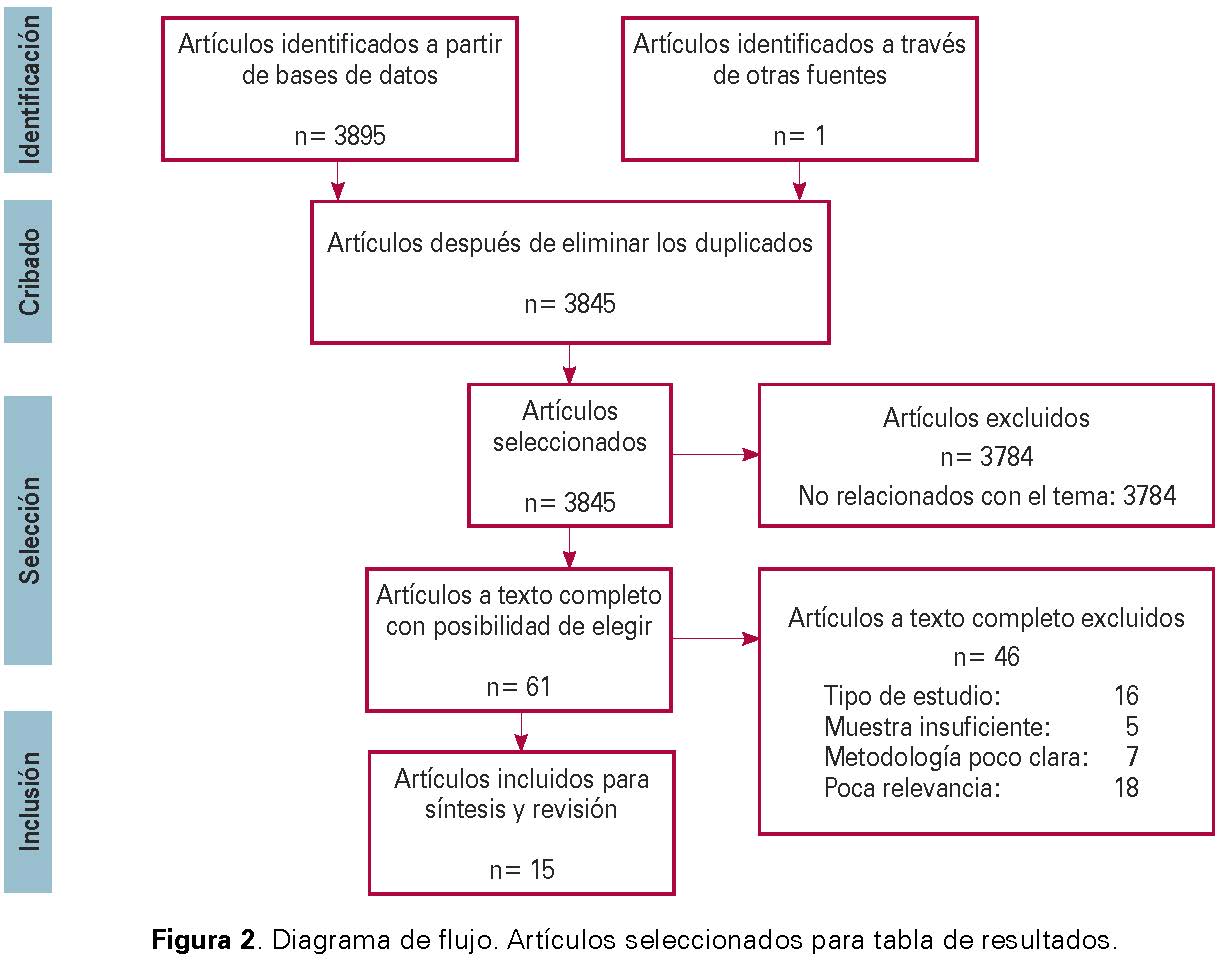
RESULTADOS
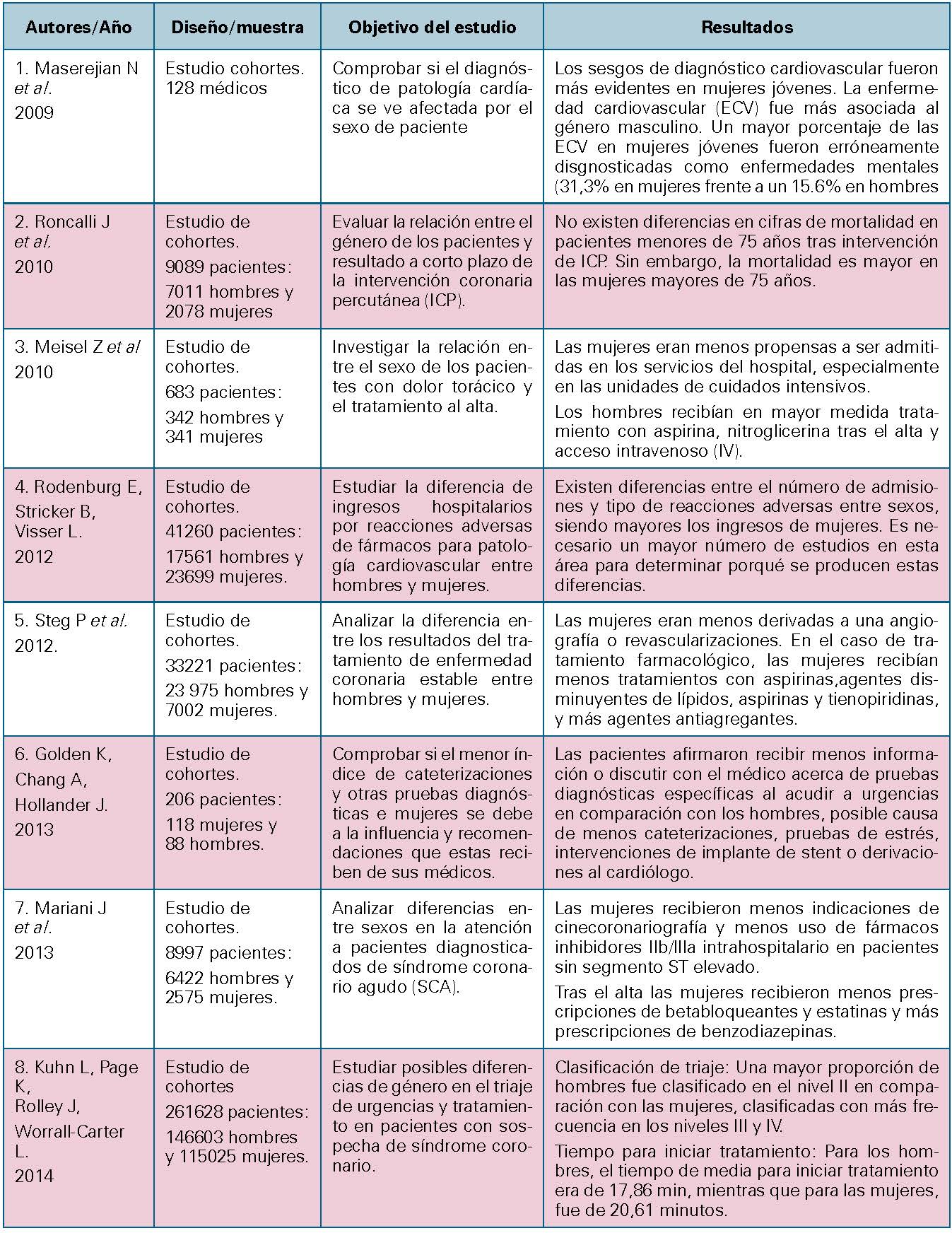
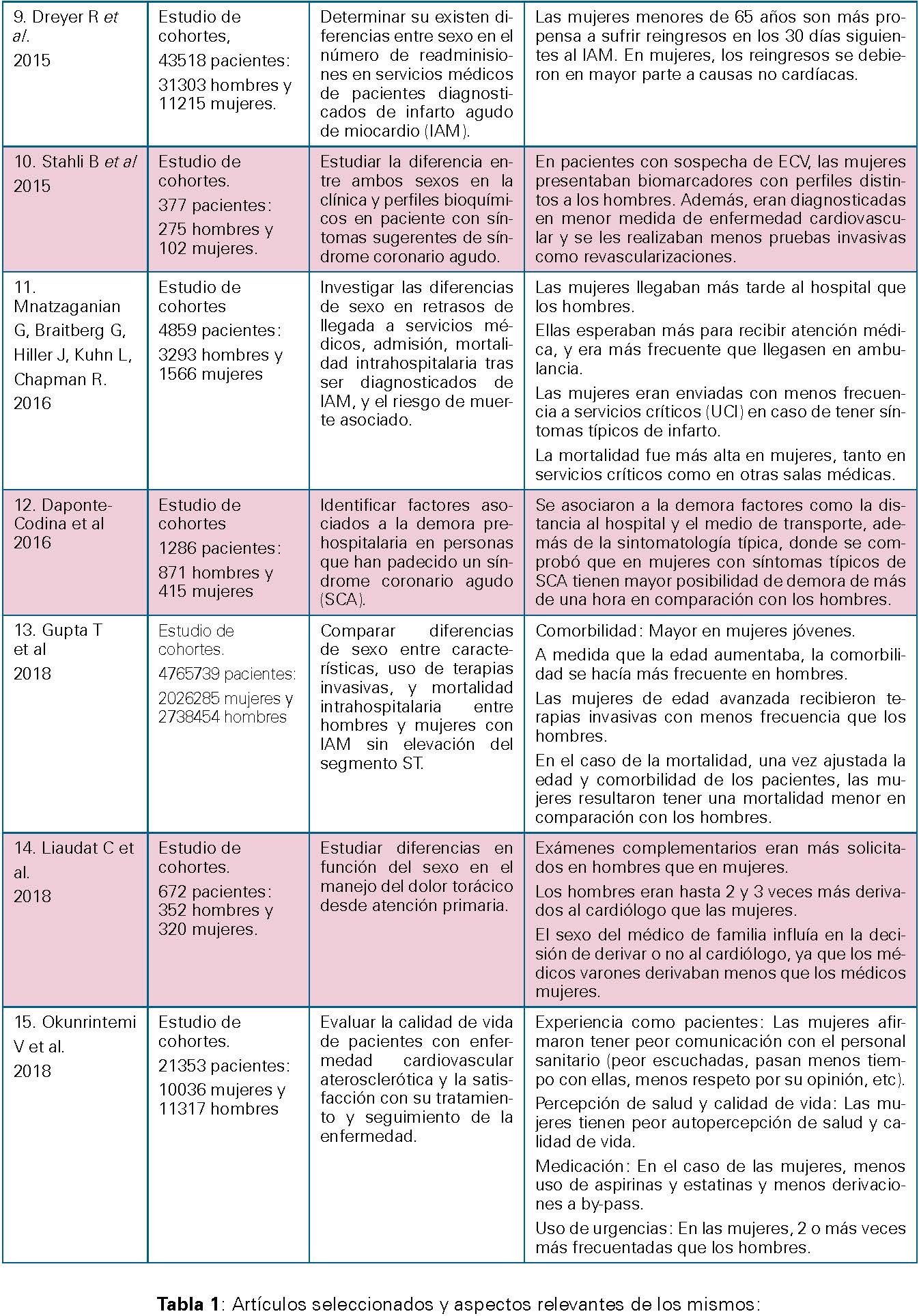
DISCUSIÓN
Mediante la revisión bibliográfica llevada a cabo, se han identificado distintos sesgos ligados al género en las enfermedades cardiovasculares, desde que aparece la sintomatología de la enfermedad, hasta que esta se resuelve, bien con el tratamiento de la patología o con el fallecimiento del paciente.
Diferencias de género en la sintomatología
Desde que aparece la patología, surgen sesgos ligados al sexo, ya que es la misma paciente la que retrasa su llegada a servicios de urgencias 30,31 al no saber bien distinguir los síntomas típicos de estas patologías en mujeres. En el estudio llevado a cabo por Ferraz Torres y colaboradores (et cols) en Navarra 30, publicado en el año 2014, se recogieron y registraron los tiempos de llegada a servicios de urgencias en pacientes con síntomas de SCA, comparando los de hombres y mujeres. El tiempo entre comienzo de síntomas y solicitud de asistencia sanitaria fue de una media de 161 minutos en hombres y 181 minutos en mujeres. Así, mientras que la sintomatología típica de SCA consiste en dolor o molestias en el pecho, o molestias en los brazos, hombro izquierdo, o espalda, en las mujeres esta sintomatología difiere. En ellas, puede aparecer también disnea, náuseas o vómitos, mareos o desmayos, sudores fríos y palidez, y dolor en la mandíbula 32. El desconocimiento de estos síntomas o no relacionarlos con SCA, hace que se demore su contacto con los servicios médicos, y que tengan peor pronóstico.
Diferencias de género en el triaje de urgencias
El hecho de que los síntomas atípicos de SCA, más predominantes en mujeres, no sean reconocidos por el personal sanitario, puede que explique la demora que sufren muchas pacientes al ser atendidas en servicios de urgencias con respecto a hombres con la misma patología 25, o a que en el triaje de urgencias sean consideradas en muchas ocasiones como menos urgentes que los hombres, como apuntan diversos estudios. Cabe destacar el estudio llevado a cabo por Kuhn et cols 22, en Australia entre los años 2005 y 2010. En este hospital australiano, se comprobó que en pacientes con sintomatología de IAM, las mujeres eran clasificadas en niveles de triaje inferiores (generalmente niveles III y IV) a la de los hombres (más común nivel II). Esto hacía que los tiempos de espera fuesen más largos en mujeres, empeorando el pronóstico de las mismas. Se comprobó, también en este estudio, que incluso siendo ambos, hombres y mujeres clasificados como nivel II, los tiempos de espera para iniciar tratamientos eran más cortos en hombres que en mujeres. Esto podría ser explicado por la sintomatología atípica que presentan muchas mujeres con SCA, como es el caso de aparición de náuseas, vértigos 24, dolor torácico atípico, causado por patologías de tipo no isquémicas más comunes en ellas, como vasoespasmo o angina microvascular, o prolapso de la válvula mitral 33. Además, en las mujeres jóvenes es más común un electrocardiograma aparentemente normal, sin elevación del segmento ST, lo que puede confundir el diagnóstico y retrasar la atención médica de estas pacientes 34.
Diferencias de género en la atención y satisfacción del paciente
Por otro lado, el trato que las pacientes cardiópatas reciben por parte del personal sanitario, es según varios estudios 29,35, menos satisfactorio en comparación con los hombres cardiópatas. El estudio llevado a cabo en el año 2018 por Okunrintemi et cols 29, para comprobar la satisfacción y experiencia como pacientes, y la calidad de vida de los mismos, demostró que en las mujeres, la satisfacción era mucho menor, sintiéndose menos escuchadas, y con sentimiento de que se les dedicaba poco tiempo y se menospreciaba su opinión. Además, manifestaron poca comunicación con los facultativos. En el aspecto de percepción de salud y calidad de vida las pacientes manifestaron tener peor autopercepción de salud y calidad de vida.
Este problema puede estar debido a distintas causas, entre las que se encuentran la invisibilización a la que están sometidas, de forma histórica, algunas patologías que sufren las mujeres, como es el caso de las enfermedades cardiovasculares, y la mayor tendencia a la ansiedad y depresión que sufren las pacientes en comparación con los hombres, según han mostrado varios estudios 36,37, quizás por el poco conocimiento acerca de la enfermedad y la peor atención que estas reciben por el hecho de ser mujeres.
Diferencias de género ligadas al sexo del facultativo
El sexo del facultativo puede llegar a afectar a aspectos como la mortalidad, readmisión y posibles complicaciones tras el diagnóstico de la enfermedad cardiovascular. Así, el sexo femenino de la facultativa se asocia a menor mortalidad de los cardiópatas, en especial de pacientes de sexo femenino 38,39 . Las facultativas tienen además una menor tasa de reingresos de pacientes a los 30 días del alta, y menor tasa de complicaciones tipo sepsis, neumonía, o arritmias tras el alta. Por otro lado, en atención primaria, también se hacen visibles diferencias entre médicos de familia hombres y mujeres, ya que las facultativas derivan con más frecuencia a especialistas en cardiología que los facultativos 28. El hecho de que el éxito de las facultativas sea mayor que el de los facultativos al tratar las enfermedades cardiovasculares en especial con pacientes mujeres se podría atribuir a que las mujeres facultativas hacen un mayor uso de protocolos y guías de práctica clínica en relación con enfermedades cardiovasculares 39. Además, otros factores como la comunicación facultativo-paciente, pueden afectar a la mayor satisfacción de los pacientes, mayor adherencia al tratamiento y comprensión de la enfermedad, y con ello menor posibilidad de complicaciones, reingresos o en última instancia, mortalidad. Se ha comprobado que la comunicación terapéutica es mucho más efectiva en mujeres facultativas que en hombres 40, incluso más empática y cercana 41, lo que puede contribuir también a los mejores resultados de las facultativas. Es por ello que se debería hacer más énfasis en la comunidad médica, especialmente masculina en la importancia de una correcta y clara comunicación terapéutica, y de la importancia que esta puede tener en la salud de los pacientes, ya sean estos hombres o mujeres 42.
Diferencias de género en el diagnóstico de enfermedad cardiovascular
Los sesgos ligados al sexo en enfermedades cardiovasculares los podemos encontrar incluso en el diagnóstico de las mismas según varios estudios 15,43, lo que repercute sobre las estrategias terapéuticas con graves consecuencias para la salud de las mujeres, al ser infradiagnosticadas. Este hecho queda claramente plasmado en el estudio llevado a cabo por Masejerian et cols 15, en el año 2009, en el que se presentaron a varios pacientes, hombres y mujeres con el mismo tipo de sintomatología ligada a enfermedad cardiovascular. Los errores en el diagnóstico fueron mayores en mujeres que en hombres, y dentro de estas, se encontraron más sesgos en mujeres de mediana edad, que fueron diagnosticadas erróneamente de patologías gastrointestinales y mentales.
Hasta la fecha, no existen estudios para poder explicar este tipo de sesgos en el diagnóstico ligado al sexo, pero, se exponen como posibles causas de estos la propia epidemiología de la enfermedad 20, que suele afectar más a hombres que a mujeres jóvenes y que puede influir a la hora de pensar en un posible diagnóstico para la paciente.
Diferencias de género en pruebas diagnósticas
El tipo de pruebas que se llevan a cabo para diagnosticar la patología, tras la revisión de la bibliografía, se puede afirmar que se ve influenciado por el sexo del paciente. En el caso de las mujeres, ellas son menos derivadas a pruebas diagnósticas o a especialistas. Este hecho queda plasmado en el estudio llevado a cabo por Golden et cols 20, en el año 2013, en el que se estudiaron las diferencias de género a la hora de llevar a cabo pruebas diagnósticas en el servicio de urgencias. En el caso de las mujeres, estas fueron menos derivadas al cardiólogo y recibieron menos recomendaciones de realizar pruebas de estrés que los pacientes masculinos. Este problema no sólo se da en los servicios de urgencias, ya que en atención primaria se ha comprobado que las mujeres son sometidas en menor medida a prueba de electrocardiograma que los hombres ante síntomas de SCA, y son menos derivadas al cardiólogo 28.
Diferencias de género en los tratamientos intrahospitalarios
Ligado al diagnóstico está el tratamiento, en el que cabe destacar el gran número de estudios que señalan las diferencias de tratamiento, tanto intrahospitalario como al alta que reciben los pacientes diagnosticados de la misma patología, en función del sexo. Las diferencias fundamentales radican en el tratamiento invasivo intrahospitalario, mucho más común en hombres que en mujeres 22, según varios estudios 19,20,24,44. Estas diferencias de tratamientos invasivos pueden estar ligadas a la edad de las pacientes, que suele mayor que la de los pacientes masculinos. En el estudio llevado a cabo De Miguel
Balsa et cols 45 en el año 2014, se demostró que las pacientes más ancianas, con mayor carga de comorbilidad y mayor riesgo hemorrágico eran menos sometidas a pruebas invasivas, por lo que eran tratadas de manera más conservadora, al contrario que las pacientes más jóvenes y con menos comorbilidades. El hecho de que las mujeres cardiópatas sean en su mayoría ancianas, con mayor carga de comorbilidades y con ello, más riesgo de complicaciones, puede llevar a los facultativos a derivar a estas pacientes a pruebas invasivas menos que a los pacientes hombres. Existen diversos estudios con respecto a la diferencia de mortalidad entre sexos tras someterse a pruebas invasivas, del tipo revascularización por bypass 46 , en los que se comprueba que la mortalidad a largo plazo es menor en mujeres que en hombres. Este hecho puede deberse a que los pacientes masculinos eran más propensos a tener una enfermedad cardiovascular de base o haberla padecido 19 (enfermedades del tipo infarto, claudicación o intervención de revascularización previa) que hace que se complique la recuperación y genera más complicaciones a largo plazo, mientras que la mortalidad a corto plazo, resulta ser mayor en mujeres debido quizás a la edad, menor tamaño de arterias coronarias, y mayor carga de comorbilidad 47.
Diferencias de género en los tratamientos al alta
Las diferencias de género se dan también en los tratamientos prescritos al alta de los pacientes. Tras la revisión de la bibliografía, se ha podido comprobar que las mujeres son en menor medida tratadas con aspirinas, estatinas y betabloqueantes 48. Este hecho puede estar influenciado por el hecho de que las tasas de colesterol en sangre suelen ser menores en mujeres que en hombres, y a que los hombres son más propensos a padecer enfermedades vasculares periféricas de base, han sufrido IAM previo, o han sido intervenidos mediante revascularizaciones anteriormente 19. En el estudio llevado a cabo en el año 2013 por Mariani et cols 21, en la muestra estudiada, las mujeres recibieron menos prescripciones de betabloqueantes y estatinas y más prescripciones de benzodiacepinas tras el alta. Esto refleja la brecha de género en enfermedades cardiovasculares en la prescripción de fármacos, al ser las pacientes en muchas ocasiones tratadas por síntomas de ansiedad en lugar de síntomas típicos de la enfermedad cardiovascular, lo que puede empeorar el pronóstico de las pacientes y causar complicaciones en el proceso de recuperación de las mismas.
Sin embargo, el hecho de que las mujeres sean menos tratadas farmacológicamente tras el alta en comparación con los hombres no tiene ninguna base científica sólida. Por el contrario, existen estudios que afirman que los beneficios obtenidos al ser tratados farmacológicamente mediante aspirinas, beta bloqueantes 49 o estatinas 50 son muy similares en hombres y mujeres, por lo que se debería de fomentar el conocimiento de dichos beneficios entre facultativos y lograr que la diferencia de tratamientos entre hombres y mujeres se atenúe.
Por otro lado, el hecho de que estos fármacos estén mucho más estudiados en hombres que en mujeres, por la dificultad de estas debido a la influencia del ciclo hormonal hace que sean mucho más frecuente en ellas los efectos secundarios y reacciones adversas, como refleja el estudio de Rodenburg et cols 18 realizado en el año 2012. Por ello, se debe fomentar el estudio de la farmacocinética y farmacodinamia de los fármacos en mujeres, para que los tratamientos estén totalmente ajustados y adaptados a sus necesidades, y evitar complicaciones derivadas del menor conocimiento de la actuación de estos fármacos en mujeres.
Diferencias de género en reingresos al alta
Desde el punto de vista de los reingresos tras el alta de los pacientes, también encontramos diferencias entre géneros. Como apunta el estudio de Dreyer et cols 23, las readmisiones son más comunes en mujeres que en hombres, y las causas de la readmisión en el caso de las mujeres suelen ser en mayor medida por causas no cardíacas, a diferencia de los hombres. En este estudio, se señala como posible causa no cardíaca de readmisión el “síndrome posthospitalización”, debido a la deprivación del sueño y nutricional, dificultad para retomar las actividades de la vida diaria, o pérdida de fuerza y movilidad. Sin embargo, no se han encontrado evidencias para justificar el mayor número de readmisiones de etiología no cardiaca en mujeres que en hombres, lo que requiere mayor investigación y estudios para mejorar la situación de la mujer en este aspecto.
Limitaciones y fortalezas de la revisión bibliográfica
Las principales limitaciones de la revisión bibliográfica han sido inaccesibilidad de algunos estudios al recogerse en revistas o bases de datos de pago. Por otro lado, en todos los estudios a los que se ha tenido acceso, la falta de mujeres en la muestra es evidente, por lo que se puede tomar como limitación la poca representación de mujeres en los artículos accesibles. Además los sesgos de género en medicina es un tema presente desde hace poco tiempo, ya que se tomó conciencia principalmente en los años 90 del siglo pasado, por lo que el número de estudios existentes acerca del tema no es muy extenso.
Por otro lado, se pueden destacar entre las fortalezas el amplio tipo de estudios en los que se registran sesgos no sólo de diagnóstico o tratamiento, si no que van más allá y se han logrado identificar diferencias de sexo entre la satisfacción de los pacientes, o fallos de diagnósticos ligados al sexo del facultativo. Además, a pesar de no ser una revisión sistemática como tal, se han seguido las directrices PRISMA de forma que los criterios de exclusión y selección de artículos sean claros y perfectamente entendibles en la revisión de la literatura llevada a cabo.
DISCUSSION
Through the literature review carried out, different gender-related biases have been identified in cardiovascular diseases, from the onset of the symptomatology of the disease, until it is resolved, either with the treatment of the pathology or with the death of the patient.
Gender differences in symptomatology
Since the pathology appears, gender-related biases arise, since it is the same patient who delays her arrival at emergency services 30.31 because she does not know how to distinguish the typical symptoms of these pathologies in women. In the study carried out by Ferraz Torres and collaborators (et cols) in Navarra 30, published in 2014, the arrival times in emergency services in patients with ACS symptoms were collected and recorded, comparing those of men and women. The time between symptom onset and healthcare request was an average of 161 minutes in men and 181 minutes in women. Thus, while the typical symptomatology of ACS consists of pain or discomfort in the chest, or discomfort in the arms, left shoulder, or back, in women this symptomatology differs. They may also include dyspnea, nausea or vomiting, dizziness or fainting, cold sweats and paleness, and jaw pain 32. The lack of knowledge of these symptoms or not related to ACS, causes their contact with medical services to be delayed, and they have a worse prognosis.
Gender differences in emergency triage
The fact that the atypical symptoms of ACS, more prevalent in women, are not recognized by health personnel, may explain the delay that many patients suffer when they are treated in emergency services with respect to men with the same pathology 25, or that in emergency triage they are often considered less urgent than men, as various studies suggest. Noteworthy is the study carried out by Kuhn et cols 22 in Australia between 2005 and 2010. In this Australian hospital, it was found that in patients with AMI symptoms, women were classified in lower triage levels (generally levels III and IV) than men (more common level II). This made the waiting times longer in women, worsening their prognosis. It was also found in this study that even though both men and women were classified as level II, the waiting times for initiating treatments were shorter in men than in women. This could be explained by the atypical symptomatology presented by many women with ACS, as is the case of nausea, dizziness 24, atypical chest pain, caused by the most common non-ischemic pathologies in them, such as vasospasm or microvascular angina, or mitral valve prolapse 33. In addition, a seemingly normal electrocardiogram without ST-segment elevation is more common in young women, which can confuse the diagnosis and delay the medical care of these patients.
Gender differences in patient care and satisfaction
On the other hand, according to several studies, the treatment that cardiopathic patients receive by health personnel is 29.35, less satisfactory compared to cardiopathic men. The study carried out in 2018 by Okunrintemi et cols 29, to verify the satisfaction and experience as patients, and the quality of life of the patients, showed that in women, the satisfaction was much less, feeling less listened to, and with the feeling that they were given little time and their opinion was belittled. In addition, they reported little communication with physicians. In terms of perception of health and quality of life, the patients reported having worse self-perception of health and quality of life.
This problem may be due to various causes, among which are the invisibility to which some pathologies suffered by women, such as cardiovascular diseases, are historically subjected, and the greater tendency to anxiety and depression that patients suffer compared to men, as shown by several studies 36,37, perhaps because of the little knowledge about the disease and the worse attention that they receive because they are women.
Gender differences linked to the sex of the doctor
The sex of the doctor may affect aspects such as mortality, readmission and possible complications after the diagnosis of cardiovascular disease. Thus, the female sex of the faculty is associated with lower mortality of cardiopaths, especially female patients 38,39 . Physicians also have a lower rate of readmission of patients 30 days after discharge, and a lower rate of sepsis, pneumonia, or arrhythmias after discharge. On the other hand, in primary care, there are also visible differences between male and female family doctors, since doctors more often refer to specialists in cardiology than doctors 28. The fact that the success of female doctors is greater than that of female doctors in treating cardiovascular diseases, especially in female patients, could be attributed to the fact that female doctors make greater use of protocols and clinical practice guidelines in relation to cardiovascular disease 39. In addition, other factors, such as medical-patient communication, can affect the greater satisfaction of patients, greater adherence to treatment and understanding of the disease, and with it less possibility of complications, readmission or ultimately, mortality. It has been found that therapeutic communication is much more effective in women doctors than in men 40, even more empathetic and close 41, which can also contribute to the best results of the doctors. That is why more emphasis should be placed on the medical community, especially men, in the importance of correct and clear therapeutic communication, and the importance that this can have on the health of patients, whether these men or women 42.
Gender differences in the diagnosis of cardiovascular disease
Sex-related biases in cardiovascular diseases can be found even in the diagnosis of them according to several studies 15,43, which affects therapeutic strategies with serious consequences for women’s health, by being underdiagnosed. This fact is clearly reflected in the study carried out by Masejerian et cols 15, in 2009, in which several patients were presented, men and women with the same type of symptoms linked to cardiovascular disease. The errors in the diagnosis were greater in women than in men, and within these, more biases were found in middle-aged women, who were erroneously diagnosed with gastrointestinal and mental pathologies.
To date, there are no studies to be able to explain this type of bias in the diagnosis linked to sex, but, they are exposed as possible causes of these the own epidemiology of the disease 20, which often affects men more than young women and which may influence the thinking of a possible diagnosis for the patient.
Gender differences in diagnostic tests
The type of tests that are carried out to diagnose the pathology, after reviewing the literature, can be said to be influenced by the sex of the patient. In the case of women, they are less referred to diagnostic tests or to specialists. This fact is reflected in the study carried out by Golden et cols 20, in 2013, in which gender differences were studied when carrying out diagnostic tests in the emergency department. In the case of women, they were less referred to the cardiologist and received fewer recommendations to perform stress tests than male patients. This problem is not only present in the emergency services, since in primary care it has been found that women are less subjected to an electrocardiogram test than men with symptoms of ACS, and are less referred to the cardiologist 28.
Gender differences in in-hospital treatment
Treatment is linked to the diagnosis, in which it is noteworthy the large number of studies that indicate the differences in treatment, both in-hospital and at discharge, received by patients diagnosed with the same pathology, according to sex. The fundamental differences lie in in-hospital invasive treatment, much more common in men than in women 22, according to several studies 19,20,24,44. These differences in invasive treatments may be linked to the age of patients, which is usually greater than that of male patients. In the study conducted De Miguel
Balsa et cols 45 in 2014, it was shown that the older patients, with greater burden of comorbidity and greater bleeding risk were less subjected to invasive tests, so they were treated more conservatively, unlike younger patients with fewer comorbidities. The fact that women with cardiopathy are mostly elderly, with a higher burden of comorbidities and with it a higher risk of complications, can lead doctors to refer these patients to invasive tests less than men. There are several studies with respect to the difference in mortality between sexes after undergoing invasive tests, of the type bypass revascularization 46 , in which it is found that the long-term mortality is lower in women than in men. This may be due to the fact that male patients were more likely to have a basic cardiovascular disease or to have had it 19 (heart attack, claudication, or previous revascularization intervention) which complicates recovery and leads to more long-term complications, while short-term mortality is higher in women, perhaps due to age, smaller size of coronary arteries, and higher burden of comorbidity 47.
Gender differences in treatment at discharge
Gender differences also occur in treatments prescribed at discharge of patients. After reviewing the literature, it has been found that women are to a lesser extent treated with aspirin, statins and beta-blockers 48. This fact may be influenced by the fact that blood cholesterol rates are generally lower in women than in men, and that men are more likely to suffer from basic peripheral vascular diseases, have undergone previous AMI, or have been operated by revascularization 19. In the study carried out in 2013 by Mariani et cols 21, in the sample studied, women received fewer prescriptions for beta-blockers and statins and more prescriptions for benzodiazepines after discharge. This reflects the gender gap in cardiovascular disease in drug prescribing, as patients are often treated for symptoms of anxiety rather than typical symptoms of cardiovascular disease, which can worsen the prognosis of patients and cause complications in the process of recovering them.
However, the fact that women are less pharmacologically treated after discharge compared to men has no solid scientific basis. On the contrary, there are studies that state that the benefits obtained by being treated pharmacologically with aspirin, beta-blockers 49 or statins 50 are very similar in men and women, It is therefore important to promote awareness of these benefits among practitioners and to reduce the difference in treatment between men and women.
On the other hand, the fact that these drugs are much more studied in men than in women, because of the difficulty of these due to the influence of the hormonal cycle makes the side effects and adverse reactions are much more frequent in them, as reflected in the study by Rodenburg et cols 18 carried out in 2012. Therefore, the study of pharmacokinetics and pharmacodynamics of drugs in women should be encouraged, so that treatments are fully adjusted and adapted to their needs, and to avoid complications arising from the lesser knowledge of the performance of these drugs in women.
Gender differences in readmission to discharge
From the point of view of readmission after the discharge of patients, we also found differences between genders. As the Dreyer et al 23 study points out, readmissions are more common in women than in men, and the causes of readmission in the case of women tend to be more due to non-cardiac causes, unlike men. In this study, the possible non-cardiac cause of readmission is identified as the "post-hospitalization syndrome", due to sleep deprivation and nutritional deficiency, difficulty in resuming daily activities, or loss of strength and mobility. However, no evidence has been found to justify the greater number of readmissions of non-cardiac etiology in women than in men, which requires more research and studies to improve the situation of women in this regard.
Limitations and strengths of literature review
The main limitations of literature review have been the inaccessibility of some studies when collected in journals or paid databases. On the other hand, in all the studies to which access has been obtained, the lack of women in the sample is evident, so one can take as a limitation the low representation of women in the accessible articles. In addition, gender bias in medicine is a topic that has been present for a short time, since it became known mainly in the 90s of the last century, so the number of existing studies on the subject is not very extensive.
On the other hand, we can highlight among the strengths the broad type of studies in which biases are registered not only of diagnosis or treatment, but that go beyond and have been able to identify differences in sex between the satisfaction of patients, or failure of diagnoses linked to the sex of the doctor. In addition, despite not being a systematic review as such, the PRISMA guidelines have been followed so that the criteria for exclusion and selection of articles are clear and perfectly understandable in the review of the literature carried out.
CONCLUSIONES
La brecha de género en enfermedades cardiovasculares es una realidad presente en nuestros días y que hace que el diagnóstico, tratamiento y pronóstico de las mismas sea peor en mujeres que en hombres, como se ha podido comprobar tras la revisión de la literatura.
Las diferencias fisiológicas entre ambos pueden afectar a la patología, sintomatología y pueden dar lugar a diagnósticos erróneos, lo que provoca retrasos en la atención y tratamiento más conservador, con menos pruebas invasivas en mujeres y tratamiento farmacológico insuficiente en muchos casos. Es necesario fomentar el conocimiento entre el personal sanitario de las diferencias en la sintomatología de síndromes coronarios agudos entre hombres y mujeres, para identificarlos de manera inmediata y reducir el número de diagnósticos erróneos y retrasos en la atención y tratamiento en mujeres, que pueden causar graves complicaciones en la salud de estas. Además, sería interesante fomentar el estudio más exhaustivo de las enfermedades cardiovasculares en mujeres, para conocer cómo afectan y sintomatología más específica que podría aparecer de manera única en mujeres, mejorando así la actuación sanitaria al tener una base de conocimiento de la enfermedad en mujeres mucho más sólida que la que se tiene actualmente. Además, el hecho de conocer mejor la patología y cómo actúa en mujeres, repercutiría en el tratamiento farmacológico, más adecuado y totalmente ajustado a las necesidades de las pacientes.
Los sesgos de género no sólo están ligados a aspectos meramente clínicos, ya que también afectan al trato y satisfacción del paciente. Además, el sexo del facultativo puede llegar a influir en el diagnóstico de la enfermedad. Por tanto, es importante crear conciencia de la importancia que tiene el trato y comunicación con el paciente y los efectos que puede tener esto en la salud del paciente y fomentar en los facultativos la importancia de la revisión de manuales y guías de práctica clínica y una actuación en base a ellas, para mejorar el pronóstico de las mujeres cardiópatas.
Los sesgos de género en medicina son un hecho al que la salud pública ha de hacer frente en la actualidad, mediante la concienciación y mayor estudio de la fisiopatología en mujeres, ya que es un problema que empeora la salud y calidad de vida de muchas pacientes, algo no entendible en el siglo XXI 51.
CONCLUSIONS
Gender gap in cardiovascular diseases is a reality that exists today and that makes the diagnosis, treatment and prognosis of these diseases worse in women than in men, as we have seen from the literature review.
The physiological differences between the two can affect the pathology, symptoms and can lead to erroneous diagnoses, which causes delays in more conservative care and treatment, with fewer invasive tests on women and insufficient drug treatment in many cases. There is a need to promote awareness among health personnel of the differences in the symptomatology of acute coronary syndromes between men and women, to identify them immediately and reduce the number of misdiagnoses and delays in care and treatment in women, which can cause serious health complications in women. In addition, it would be interesting to encourage the more comprehensive study of cardiovascular diseases in women, to learn how they affect and more specific symptoms that could appear uniquely in women, thus improving health performance by having a much stronger knowledge base for the disease in women than is currently available. In addition, a better understanding of the pathology and how it works in women would have an impact on pharmacological treatment, which is more appropriate and fully adapted to the needs of patients.
Gender biases are not only linked to purely clinical aspects, as they also affect the treatment and satisfaction of the patient. In addition, the sex of the doctor may influence the diagnosis of the disease. It is therefore important to raise awareness of the importance of patient treatment and communication and the effects this may have on the patient’s health, and to promote in practitioners the importance of reviewing manuals and practice guides and acting on them, to improve the prognosis of female cardiologists.
Gender biases in medicine are a fact that public health must now address, through awareness and further study of physiopathology in women, as it is a problem that worsens the health and quality of life of many patients, in the 21st century 51.
1. Valls-Llobet C. Morbilidad diferencial entre hombres y mujeres. Feminismo/s. 2011 [citado 12 abr 2019]; 281-290. Disponible en: http://rua.ua.es/dspace/handle/10045/25505
2. Organización Mundial de la Salud (oms). ¿Qué son las enfermedades cardiovasculares? [documento en Internet]. Centro de prensa oms; 2019. [citado 12 abr 2019]. Disponible en: https://www.who.int/cardiovascular_diseases/about_cvd/es/
3. Organización Mundial de la Salud (oms). ¿Qué son las enfermedades cardiovasculares? [documento en Internet]. Centro de prensa oms; 2018. [citado 12 abr 2019]. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/the-top-10-causes-of-death
4. Organización Mundial de la Salud (oms). ¿Qué son las enfermedades cardiovasculares? [documento en Internet]. Centro de prensa oms; 2018. [citado 12 abr 2019]. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/women-s-health
5. Fundación del corazón. La enfermedad cardiovascular encabeza la mortalidad en España [documento en Internet]. Nota de prensa; 2016 [citado 12 abr 2019]. Disponible en: https://fundaciondelcorazon.com/prensa/notas-de-prensa/2822-enfermedad cardiovascular-encabeza-mortalidad-en-espana.html
6. Westerman S, Wenger NK. Women and heart disease, the underrecognized burden: sex differences, biases, and unmet clinical and research challenges. Clinical Science. 2016 [citado 12 abr 2019]; 130: 551-563. Disponible en: http://www.clinsci.org/content/ppclinsci/130/8/551.full.pdf
7. Marrugat J, Sala J, Aboal J. Epidemiología de las enfermedades cardiovasculares en la mujer. Rev Esp Cardiol. 2006 [citado 12 abr 2019]; 59 (3): 264 – 274. Disponible en: http://www.revespcardiol.org/es/epidemiologia-las-enfermedades-cardiovasculares mujer/articulo/13086084/
8. Kim ESH, Menon V. Status of Women in Cardiovascular Clinical Trials. Arterioscler Thromb Vasc Biol. 2009 [citado 12 abr 2019]; 29: 279-283. Disponible en: https://www.ahajournals.org/doi/pdf/10.1161/ATVBAHA.108.179796
9. Ruiz-Cantero MT, Vives-Cases C, Artazcoz L, Delgado A, Calvente, Maria Del Mar García, Miqueo C, et al. A framework to analyse gender bias in epidemiological research. J Epidemiol Community Health. 2007 [citado 12 abr 2019]; 61: ii46–ii53. Disponible en: https://jech.bmj.com/content/61/Suppl_2/ii46
10. Merz CNB. The Yentl syndrome is alive and well. European Heart Journal. 2011 [citado 12 abr 2019]; 32(11):1313-1315. Disponible en: https://academic.oup.com/eurheartj/article/32/11/1313/2398378
11. McGregor A, Beauchamp G, Wira C, Perman S, Safdar B. Sex as a Biological Variable in Emergency Medicine Research and Clinical Practice: A Brief Narrative Review. West J Emerg Med. 2017 [citado 12 abr 2019]; 18(6): 1079-1090. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5654878/
12. Crea F, Battipaglia I, Andreotti F. Sex differences in mechanisms, presentation and management of ischaemic heart disease. Atherosclerosis. 2015 [citado 12 abr 2019]; 241(1): 157-168. Disponible en: https://www.sciencedirect.com/science/article/pii/S0021915015010205?via%3Dihub
13. Mehta LS, Beckie TM, DeVon HA, Grines CL, Krumholz HM, Johnson MN, et al. Acute Myocardial Infarction in Women : A Scientific Statement from the American Heart Association. Circulation. 2016 [citado 12 abr 2019]; 133: 916-947. Disponible en: https://www.ahajournals.org/doi/10.1161/CIR.0000000000000351
14. FitzGerald C, Hurst S. Implicit bias in healthcare professionals: a systematic review. BMC Medical Ethics. 2017[citado 12 abr 2019]; 18: 1-18. Disponible en: https://bmcmedethics.biomedcentral.com/articles/10.1186/s12910-017-0179-8
15. Maserejian NN, Lutfey KL, McKinlay JB, Link CL, Marceau LD. Disparities in Physicians' Interpretations of Heart Disease Symptoms by Patient Gender: Results of a Video Vignette Factorial Experiment. Journal of Women's Health. 2009 [citado 1 abr 2019]; 18(10): 1661-1667. Disponible en: https://www.liebertpub.com/doi/abs/10.1089/jwh.2008.1007
16. Roncalli J, Elbaz M, Dumonteil N, Boudou N, Lairez O, Lhermusier T, et al. Gender disparity in 48-hour mortality is limited to emergency percutaneous coronary intervention for ST-elevation myocardial infarction. Archives of cardiovascular diseases. 2010 [citado 3 abr 2019]; 103(5): 293-301. Disponible en: https://www.sciencedirect.com/science/article/pii/S1875213610000847
17. Meisel Z, Armstrong K, Crawford C, Shofer F, Peacock N, Facenda K, Pollack C. Influence of Sex on the Out‐of‐hospital Management of Chest Pain. Academic Emergency Medicine . 2010 [citado 1 abr 2019]; 17(1): 80-87. Disponible en: https://onlinelibrary.wiley.com/doi/full/10.1111/j.1553-2712.2009.00618.x
18. Rodenburg E, Stricker B, Visser L. Sex differences in cardiovascular drug‐induced adverse reactions causing hospital admissions. Br J Clin Pharmacol [Internet]. 2012 [citado 1 abr 2019]; 74(6): 1045-1052. Disponible en: https://bpspubs.onlinelibrary.wiley.com/doi/full/10.1111/j.1365-2125.2012.04310.x
19. Steg PG, Greenlaw N, Tardif JC, Tendera M, Ford I, Kääb S, et al. Women and men with stable coronary artery disease have similar clinical outcomes: Insights from the international prospective CLARIFY registry. European Heart Journal. 2012 [citado 1 abr 2019]; 33(22): 2831-2840. Disponible en: https://academic.oup.com/eurheartj/article/33/22/2831/532622
20. Golden KE, Chang AM, Hollander JE. Sex preferences in cardiovascular testing: The contribution of the patient-physician discussion. Academic Emergency Medicine. 2013 [citado 1 abr 2019]; 20(7): 680-688. Disponible en: https://onlinelibrary.wiley.com/doi/full/10.1111/acem.12169
21. Mariani J, Tajer CD, Antonietti L, Charask A, Silberstein M, De Abreu M, et al. Diferencias de género en el tratamiento de síndromes coronarios agudos: resultados del registro Epi-Cardio. Revista Argentina de Cardiología. 2014 [citado 3 abr 2019]; 81(4): 307-315. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=4768107
22. Kuhn L, Page K, Rolley JX, Worrall-Carter L. Effect of patient sex on triage for ischaemic heart disease and treatment onset times: A retrospective analysis of Australian emergency department data. International Emergency Nursing. 2014. [citado 1 abr 2019]; 22(2): 88-93. Disponible en: https://www.sciencedirect.com/science/article/pii/S1755599X13000670
23. Dreyer RP, Ranasinghe I, Wang Y, Dharmarajan K, Murugiah K, Nuti SV, et al. Sex differences in the rate, timing, and principal diagnoses of 30-day readmissions in younger patients with acute myocardial infarction. Circulation. 2015 [citado 1 abr 2019]; 132(3): 158-166. Disponible en: https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.114.014776
24. Stähli BE, Gebhard C, Yonekawa K, Gebhard CE, Altwegg LA, Von Eckardstein A, et al. Gender-Related Differences in Patients Presenting with Suspected Acute Coronary Syndromes: Clinical Presentation, Biomarkers and Diagnosis. Cardiology (Switzerland). 2015 [citado 1 abr 2019]; 132(3): 189-198. Disponible en: https://www.karger.com/Article/FullText/435908
25. Mnatzaganian G, Braitberg G, Hiller JE, Kuhn L, Chapman R. Sex differences in in hospital mortality following a first acute myocardial infarction: Symptomatology, delayed presentation, and hospital setting. BMC Cardiovascular Disorders. 2016 [citado 1 abr 2019]; 16(1): 109. Disponible en: https://bmccardiovascdisord.biomedcentral.com/articles/10.1186/s12872-016-0276-5
26. Daponte-Codina A, Bolívar-Muñoz J, Sánchez-Cantalejo E, Mateo-Rodríguez I, Babio G, Romo-Avilés N, et al. Factores asociados a la demora prehospitalaria en hombres y mujeres con síndrome coronario agudo. An Sist Sanit Navar 2016 [citado 1 abr 2019]; 39 (1): 47-58. Disponible en: http://scielo.isciii.es/pdf/asisna/v39n1/06_original4.pdf
27. Gupta T, Kolte D, Khera S, Agarwal N, Villablanca PA, Goel K, et al. Contemporary Sex-Based Differences by Age in Presenting Characteristics, Use of an Early Invasive Strategy, and Inhospital Mortality in Patients With Non–ST-Segment–Elevation Myocardial Infarction in the United States. Circ Cardiovasc Interv. 2018 [citado 1 abr 2019]; 11(1). Disponible en: https://www.ahajournals.org/doi/10.1161/CIRCINTERVENTIONS.117.005735
28. Liaudat C, Vaucher P, De Francesco T, Jaunin-Stalder N, Herzig L, Verdon F, et al. Sex/gender bias in the management of chest pain in ambulatory care. Women's Health. 2018 [citado 3 abr 2018]; 14: 1-9. Disponible en: https://journals.sagepub.com/doi/full/10.1177/1745506518805641?url_ver=Z39.88- 2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%3dpubmed
29. Okunrintemi V, Valero-Elizondo J, Patrick B, Salami J, Tibuakuu M, Ahmad S, et al. Gender differences in patient-reported outcomes among adults with atherosclerotic cardiovascular disease. Journal of the American Heart Association. 2018 [citado 1 abr 2019]; 7(24). Disponible en: https://www.ahajournals.org/doi/full/10.1161/JAHA.118.010498
30. Ferraz-Torres M, Belzunegui-Otano T, Marín-Fernández B, Martínez-García Ó, Jiménez Fábregas X. Diferencias según sexo en el tratamiento y la evolución de los pacientes afectados de síndrome coronario agudo TT - Gender differences in the treatment and outcome of patients with acute coronary syndrome. Anales del Sistema Sanitario de Navarra. 2014 [citado 5 abr 2019];37(2):249-255. . Disponible en: http://scielo.isciii.es/pdf/asisna/v37n2/original_breve3.pdf
31. Carbajosa J, Llorens P, Diéguez S, Carratalá P, Díaz J, Martínez J et al. Influencia del sexo del paciente en el manejo del síndrome coronario agudo con elevación del ST en los servicios de urgencias. Emergencias [Internet]. 2011 [citado el 5 de abr 2019]; 23: 87-92. Disponible en: https://s3.amazonaws.com/academia.edu.documents/42570274/Influencia_del_sexo_del_paciente_en_el_m20160211-12832-1hdyyca.pdf?AWSAccessKeyId=AKIAIWOWYYGZ2Y53UL3A&Expires=1554469451&Signature=GK4M9DZzyECKRdVK59TCcTw2fz8%3D&response-contentdisposition=inline%3B%20filename%3DInfluencia_del_sexo_del_paciente_en_el_m.p df
32. Organización Mundial de la Salud (oms). Enfermedades cardiovasculares [documento en Internet]. Centro de prensa oms; 2011. [acceso: 25 mar 2011]. Disponible en: http://www.who.int/mediacentre/factsheets/fs317/es/index.html
33. Riesgo A, Bragulat E, López-Barbeito B, Sánchez M, Miró O. Aproximación diagnóstica al dolor torácico en urgencias:¿ existen diferencias entre mujeres y hombres?. Emergencias. 2008 [citado 2 abr 2019]; 20: 399-404. Disponible en: http://emergencias.portalsemes.org/descargar/aproximacion-diagnostica-al-dolor
toracico-en-urgencias-existen-diferencias-entre-mujeres-y-hombres/english/
34. Rosengren A, Wallentin L, Gitt AK, Behar S, Battler A, Hasdai D. Sex, age, and clinical presentation of acute coronary syndromes. European Heart Journal. 2004 2004 [citado 1 abr 2019]; 25 (8): 663-670. Disponible en: https://academic.oup.com/eurheartj/article/25/8/663/537677
35. Ríos-Martínez BP, Huitrón-Cervantes G, Rangel-Rodríguez GA. (2009). Psicopatología y personalidad de pacientes cardiópatas. Arch Cardiol Méx. 2009 [citado 7 abr 2019]; 79(4): 257-262. Disponible en: http://www.scielo.org.mx/pdf/acm/v79n4/v79n4a6.pdf
36. AbuRuz ME, Al-Dweik G. Depressive Symptoms and Complications Early after Acute Myocardial Infarction: Gender Differences. The Open Nursing Journal. 2018 [citado 7 abr 2019];12: 205-214. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6198415/pdf/TONURSJ-12-205.pdf
37. DiGiacomo M, Davidson PM, Vanderpluym A, Snell R, Worrall-Carter L. Depression, anxiety and stress in women following acute coronary syndrome: Implications for secondary prevention. Australian Critical Care. 2007 [citado 7 de abr 2019]; 20: 69-76. Disponible en: https://www.sciencedirect.com/science/article/pii/S1036731407000367
38. Tsugawa Y, Jena AB, Figueroa JF, Orav EJ, Blumenthal DM, Jha AK. Comparison of hospital mortality and readmission rates for medicare patients treated by male vs female physicians. JAMA Internal Medicine. 2017 [citado 2 abr 2019]; 177(2): 206-213. Disponible en: https://jamanetwork.com/journals/jamainternalmedicine/fullarticle/2593255.
39. Greenwood BN, Carnahan S, Huang L. Patient–physician gender concordance and increased mortality among female heart attack patients. Proceedings of the National Academy of Sciences. 2018 [citado 2 abr 2019]; 115(34): 8569-8574. Disponible en: https://www.pnas.org/content/115/34/8569
40. Hall J, Irish J, Roter D, Ehrlich C, Miller L. Gender in medical encounters: an analysis of physician and patient communication in a primary care setting. Health Psychology. 1994 [citado 3 abr 2019]; 13(5): 384-392. Disponible en: https://psycnet.apa.org/record/1995-07064-001?doi=1
41. Babitsch B, Braun T, Borde T, David M. Doctor's perception of doctor-patient relationships in emergency departments: What roles do gender and ethnicity play? BMC Health Services Research. 2008 [citado 3 abr 2019]; 8(1): 82. Disponible en: https://bmchealthservres.biomedcentral.com/articles/10.1186/1472-6963-8-82
42. Martín E, Sarmiento P, Ramírez A. Influencia de la comunicación del profesional de la salud en la calidad de la atención a largo plazo. Rev Calid Asist. 2014 [citado 3 abr 2019]; 29(3): 135-142. Disponible en: https://www.sciencedirect.com/science/article/pii/S1134282X13001607.
43. Arber S, McKinlay J, Adams A, Marceau L, Link C, O’Donnell A. Patient characteristics and inequalities in doctors’ diagnostic and management strategies relating to CHD: a video-simulation experiment. Social science & medicine [Internet] 2016; 62(1): 103-115. Disponible en: https://www.sciencedirect.com/science/article/pii/S0277953605002443?via%3Dihub
44. Giles WH, Anda RF, Casper ML, Escobedo LG, Taylor HA. Race and Sex Differences in Rates of Invasive Cardiac Procedures in US Hospitals. Archives of Internal Medicine. 1995 [citado 5 abr 2019]; 155(3): 318-324. Disponible en: https://jamanetwork.com/journals/jamainternalmedicine/article-abstract/620023.
45. De Miguel-Balsa E, Baeza-Román A, Pino-Izquierdo K, Latour-Pérez J, Coves-Orts FJ, Alcoverro-Pedrola JM, et al. Predictores del uso de la estrategia invasiva precoz en mujeres con síndrome coronario agudo sin elevación de ST. Medicina Intensiva. 2014 [citado 5 abr 1029]; 38(8): 483-491. Disponible en: https://www.sciencedirect.com/science/article/pii/S0210569112003725
46. Pinã IL, Zheng Q, She L, Szwed H, Lang IM, Farsky PS, et al. Sex difference in patients with ischemic heart failure undergoing surgical revascularization results from the STICH trial (surgical treatment for ischemic heart failure). Circulation. 2018 [citado 5 abr 2018]; 137(8): 771-780. Disponible en: https://www.ahajournals.org/doi/full/10.1161/CIRCULATIONAHA.117.030526
47. Guru V, Fremes SE, Tu JV. Time-related mortality for women after coronary artery bypass graft surgery: a population-based study. The Journal of Thoracic and Cardiovascular Surgery. 2004 [citado 5 abr 2019]; 127(4): 1158-1165. Disponible en: https://www.jtcvs.org/article/S0022-5223(03)02113-5/fulltext.
48. Crilly M, Bundred P, Hu X, Leckey L, Johnstone F. Gender differences in the clinical management of patients with angina pectoris: A cross-sectional survey in primary care. BMC Health Services Research. 2007 [citado 1 abr 2019]; 7 (1): 142. Disponible en: https://bmchealthservres.biomedcentral.com/articles/10.1186/1472-6963-7-142
49. Kotecha D, Manzano L, Krum H, Rosano G, Holmes J, Altman DG, et al. Effect of age and sex on efficacy and tolerability of β blockers in patients with heart failure with reduced ejection fraction: Individual patient data meta-analysis. BMJ. 2016 [citado 8 abr 2019]; 353: 1855. Disponible en: https://www.bmj.com/content/353/bmj.i1855.short
50. Kostis WJ, Cheng JQ, Dobrzynski JM, Cabrera J, Kostis JB. Meta-analysis of statin effects in women versus men. Journal of the American College of Cardiology. 2012 [citado 8 abr 2019]; 59(6): 572-582. Disponible en: http://www.onlinejacc.org/content/59/6/572.abstract























